Achilles Tendon
Editor Original – Richard Benes
Top Contributors – Richard Benes, Kim Jackson, Joseph Ayotunde Aderonmu, Naomi O’Reilly e George Prudden
Anatomia
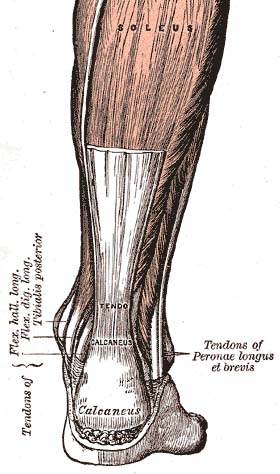
O tendão de Aquiles (calcaneal) é um tendão comum partilhado entre os músculos gastrocnémico e solitário da perna posterior. Liga os dois grupos musculares (colectivamente, tríceps surae) ao calcâneo. Geralmente, o tendão venta 90 graus no seu trajecto em direcção ao calcanhar, de tal forma que o gastrocnémio se liga lateralmente e o sólio se liga medialmente. É o tendão mais espesso do corpo humano e tem a capacidade de resistir a grandes forças de tracção.
Uma bursa subcutânea do calcâneo permite o movimento da pele sobre o tendão flexionado. Uma bursa profunda do tendão de Aquiles reduz o atrito para permitir o movimento livre do tendão sobre o osso.
Ancoragens
O tendão proporciona um local de fixação distal para o gastrocnémio (cabeças laterais e mediais), bem como para os músculos solitários. Insere-se na superfície posterior do calcâneo (osso do calcanhar). O tendão plantaris também se funde com o lado medial do tendão de Aquiles proximal ao seu local de fixação.
Função
Através da acção do tríceps surae, que eleva o calcanhar e baixa o antepé, o tendão de Aquiles está envolvido na flexão plantar do pé (aproximadamente 93% da força de flexão plantar). A contracção dos músculos gastrocnémico e do soléu resulta numa força translacional através do tendão de Aquiles que resulta numa flexão plantar do pé. Esta acção é muito significativa na locomoção e propulsão humana responsável por acções tais como andar, correr e até saltar. Além disso, estes movimentos exercem a maior carga sobre o tendão de Aquiles, com cargas de tracção até cerca de dez vezes o peso do corpo. A anatomia do tendão proporciona tanto elasticidade (recuo) como absorção de choques no pé. É o maior e mais forte tendão do corpo humano e é capaz de suportar forças de tensão produzidas pelo movimento do membro inferior.
Sangue de abastecimento
O tendão de Aquiles tem o seu abastecimento de sangue a partir de artérias longitudinais, que corre ao longo do comprimento do tendão a partir de dois vasos sanguíneos principais:
- Artéria tibial posterior: Que fornece as secções proximal e distal.
- Artéria peroneal: Que fornece a secção central.
O tendão tem um fornecimento de sangue geralmente fraco em todo o seu comprimento, medido pelo número de vasos por área da secção transversal. Além disso, existe uma região relativa de hipovascularidade na sua secção média, que normalmente é o local em redor do qual ocorre a maioria das lesões. Isto tem sido atribuído como um factor que contribui para a diminuição da cura após o trauma.
Over todo, o tendão tem um fornecimento de sangue relativamente pobre em todo o seu comprimento, medido pelo número de vasos por área da secção transversal. Além disso, existe uma área relativamente hipovascular na secção média, que se correlaciona com a localização de muitas lesões: a área a aproximadamente 2 a 6 cm do ponto de inserção do tendão. Alguns sugeriram também que a fraca vascularização contribui para a diminuição da cicatrização após o trauma. O fornecimento de sangue ao tendão também diminui com a idade.
Innervação
O tendão de Aquiles é inervado pelos nervos dos músculos de onde é formado e pelos nervos cutâneos. o nervo sural desempenha um papel particularmente importante na sua inervação com um fornecimento menor do nervo tibial. As terminações nervosas formam um plexo longitudinal que fornece fibras aferentes na grande maioria do tendão. Os receptores aferentes estão em grande parte localizados perto da junção osteotendinosa e têm os quatro tipos de receptores que são os receptores tipo I, II, III, IV (receptores de pressão do corpúsculo Ruffini, corpúsculo Vater-Pacciniano sensível ao movimento, tendões Golgi mecanorreceptores e terminações nervosas livres que servem como receptores de dor).
Pathology/Injury
O tendão de Aquiles é susceptível de danos com uso repetitivo ou sobrecarga. Estes tipos de lesões ocorrem tipicamente em atletas e são geralmente relacionadas com desporto ou exercício.
Os tipos mais comuns de lesões são devidos ao uso excessivo e às perturbações do tendão de Aquiles, dos quais 55%-65% são diagnosticados como Tendinopatia de Aquiles. Os problemas de inserção (Bursite Retrocalcaneal e Tendinopatia de Inserção) representam 25%-35% dos casos, sendo os restantes diagnosticados como lesões parciais ou rupturas completas não diagnosticadas.
Ruptura Completa do Tendão de Aquiles foi estimada a uma taxa de 5,5 a 9,9 por 100.000 na América do Norte e entre 6 a 18 por 100.000 na Europa. Cerca de 60-75% das rupturas ocorrem em actividades desportivas, incluindo basquetebol e futebol.
Exame Clínico
Palpação
O pé é flexionado plantar contra a resistência ou gravidade (peso corporal) enquanto se observa a perna posterior.
Exame
Achilles Tendinopatia
- Palpação e exame físico
>br>>>>/p>
- li> O VISA-A é um questionário auto-administrado que avalia os sintomas e o seu efeito na actividade física de doentes com tendinopatia de Aquiles crónica.
Ruptura de Aquiles
- O Teste de Matles é um teste de diagnóstico visual para a suspeita de Ruptura de Tendão de Aquiles.
>br>
- O Teste de Thompson é utilizado para identificar a presença de uma Ruptura de Tendão de Aquiles completa e é realizado apertando o bezerro.
>br>
Physiotherapeutic Técnicas
h2>Achilles Tendinopathy
Um resumo das intervenções de tratamento da Tendinopatia de Aquiles pode ser encontrado no Achilles Tendinopathy Toolkit.
Ruptura de Aquiles
Tratamento óptimo da ruptura aguda de Aquiles é um tópico altamente contestado, mas pode ser dividido em
- Operatório Aberto
- Operatório Percutâneo
- Tipos não-operatórios.
Se um médico advoga uma abordagem não cirúrgica, o pé é normalmente colocado num molde ou tala, de modo a ser mantido em flexão plantar. Este tratamento pode ser combinado com fisioterapia precoce.
Mais recentemente, a Academia Americana de Cirurgiões Ortopédicos (AAOS) publicou directrizes baseadas em provas para a gestão da ruptura do tendão de Aquiles. Nenhuma das recomendações tem uma classificação de “forte”, mas as recomendações consensuais baseadas na opinião de especialistas advogam a necessidade de uma história detalhada do paciente e de um exame físico no diagnóstico. O grupo também recomenda uma abordagem mais cautelosa no tratamento operatório de certos pacientes, incluindo os que sofrem de diabetes e/ou neuropatia, com 65 anos ou mais, que são obesos ou que têm estilos de vida sedentários, que são imunocomprometidos, e que consomem tabaco. As únicas recomendações classificadas como “moderadas” em força (prova de qualidade justa) foram especificamente para intervenções pós-operatórias. Estas foram as sugestões para:
- Posição de peso protectora e
- Utilização de um dispositivo de protecção que permita a mobilização 2-4 semanas após a operação.
Uma revisão sobre o tema defende a educação dos pacientes sobre os potenciais riscos e benefícios de cada tipo de tratamento, incluindo tipos operatórios e não operatórios.
Healing
Uma meta-análise de ensaios aleatórios de reparação da ruptura do tendão de Aquiles sugeriu que uma abordagem não operatória, na qual a flexão plantar é utilizada para produzir a aposição do tendão, pode permitir a cura adequada. O escoramento funcional e a mobilização pós-operatória modificada, incluindo exercícios diários de flexão plantar activa, podem estimular a cicatrização dos tendões e reduzir a taxa potencial de re-ruptura.
Recursos
Uma revisão da literatura para avaliar a eficácia do exercício excêntrico conservador da tendinopatia de Aquiles.
AAOS Guideline and Evidence Report: O Diagnóstico e Tratamento da Ruptura Aguda do Tendão de Aquiles (2009)
- 1.0 1.1 1.2 1.3 Moore KL, Agur AMR, Dalley AF. Anatomia clínica essencial. 4ª ed. Baltimore: Lippincott Williams & Wilkins, 2011.
- 2.0 2.1 2.2 2.3 Wong M, Kiel J. Anatomia, pélvis óssea e membro inferior, tendão de Aquiles. StatPearls Publishing; 2020 Jan-. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK499917/+2018. .
- Drake RL, Vogl AW, Mitchell AWM. Anatomia de Gray para estudantes. 2ª ed. Philadelphia: Churchill Livingstone Elsevier, 2010.
- Williams SK, Brage M. Faccite de calcanhar-plantar de dor e enthesopathy de Aquiles. Clínicas em medicina desportiva. 2004 Jan;23(1):123.
- 5.0 5.1 5.2 5.3 5.4 Järvinen TA, Kannus P, Paavola M, Järvinen TL, Józsa L, Järvinen M. Lesões do tendão de Aquiles. Opinião actual em reumatologia. 2001 Mar 1;13(2):150-5.
- Abate M, Salini V. Tendinopatia de Aquiles de média porção em corredores com perturbações metabólicas. European Journal of Orthopaedic Surgery & Traumatologia. 2019 Abr 9;29(3):697-703.
- 7.0 7.1 O’Brien M. A anatomia do tendão de Aquiles. Clínicas do pé e tornozelo. 2005 Jun 1;10(2):225-38.
- Doral MN, Alam M, Bozkurt M, Turhan E, Atay OA, Dönmez G, Maffulli N. A anatomia funcional do tendão de Aquiles. Cirurgia do joelho, Traumatologia desportiva, Artroscopia. 2010 Maio 1;18(5):638-43.
- 9.0 9.1 9.2 9.3 American Academy of Orthopaedic Surgeons. O Diagnóstico e Tratamento da Ruptura Aguda de Tendão de Aquiles. O Rosemont: American Academy of Orthopaedic Surgeons, 2009. Disponível em: http://www.aaos.org/Research/guidelines/atrguideline.asp
- Tecnologia clinicamente relevante. Teste de Palpação de Tendão de Aquiles (CR). Disponível em: https://www.youtube.com/watch?v=a9FI_0HpQ5Y
- MSK Medicine. Teste de Matles. Disponível em: https://www.youtube.com/watch?v=7Vw9g-aI5pQ
- Tecnologia clinicamente relevante. Teste de Thompson (CR). Disponível em: https://www.youtube.com/watch?v=GtJF5cUmslI
- 13.0 13.1 13.2 13.3 Pedowitz D, Kirwan G. Achilles rupturas do tendão. Revisões actuais em medicina músculo-esquelética. 2013 Dez 1;6(4):285-93. 14.0 14.1 Soroceanu A, Sidhwa F, Aarabi S, Kaufman A, Glazebrook M. Tratamento cirúrgico versus não cirúrgico da ruptura aguda do tendão de Aquiles. J Bone Joint Surg Am 2012;94(23):2136-2143.