Was ist die „wahre“ Funktion des Gluteus Medius?
Die wichtigste („wahre“) Funktion des Gluteus Medius
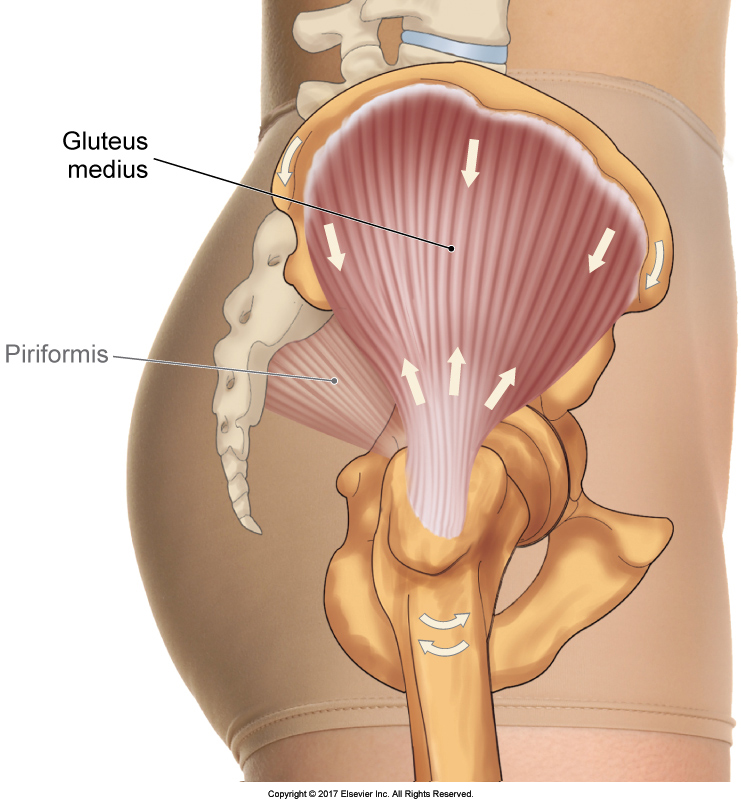 Der Gluteus Medius (Abbildung 1) ist ein Muskel, der allen Studenten und Therapeuten bekannt ist; wir alle lernen ihn. Wenn Sie jemanden fragen, was die Funktion dieses Muskels ist, wird man Ihnen höchstwahrscheinlich sagen, dass er den Oberschenkel am Hüftgelenk abduziert. Auch wenn dies eine Aktion des Muskels ist und diejenige, die fast jeder in der Schule lernt, ist es nicht seine wichtigste Funktion. Denn wie oft im Leben müssen wir unseren Oberschenkel wirklich zur Seite anheben? Das mag das sein, was in der Schule gelehrt und in den meisten Büchern geschrieben wird, aber es spiegelt nicht seine wichtigste („wahre“) Funktion im täglichen Leben wider.
Der Gluteus Medius (Abbildung 1) ist ein Muskel, der allen Studenten und Therapeuten bekannt ist; wir alle lernen ihn. Wenn Sie jemanden fragen, was die Funktion dieses Muskels ist, wird man Ihnen höchstwahrscheinlich sagen, dass er den Oberschenkel am Hüftgelenk abduziert. Auch wenn dies eine Aktion des Muskels ist und diejenige, die fast jeder in der Schule lernt, ist es nicht seine wichtigste Funktion. Denn wie oft im Leben müssen wir unseren Oberschenkel wirklich zur Seite anheben? Das mag das sein, was in der Schule gelehrt und in den meisten Büchern geschrieben wird, aber es spiegelt nicht seine wichtigste („wahre“) Funktion im täglichen Leben wider.
Abbildung 1. Laterale Ansicht des rechten Gluteus medius. Erlaubnis Joseph E. Muscolino. The Muscular System Manual – The Skeletal Muscles of the Human Body, 4th ed. Elsevier, 2017.
Die Hauptfunktion dieses Muskels ist seine „umgekehrte Aktion“ (Aktion mit geschlossener Kette), wenn der Oberschenkel fixiert ist und er am Becken zieht (Abbildung 2B), und nicht seine üblicherweise angenommene „Standardaktion“ (Aktion mit offener Kette), wenn das Becken fixiert ist und er am Oberschenkel zieht (Abbildung 2A)!
Dies geschieht am häufigsten während des Gangzyklus (Gehen). Im Stehen ist unser Gewicht auf beide Füße verteilt. Wenn wir jedoch gehen und einen Schritt machen, indem wir einen Fuß anheben, ist unser Körpergewicht nicht mehr ausbalanciert und liegt stattdessen freitragend in der Luft. Dies sollte dazu führen, dass unser Becken auf diese Seite („Schwungbein“) fällt. Es ist die Aufgabe des Gluteus medius auf der gegenüberliegenden Stützgliedseite des Körpers, dies zu verhindern.
Wenn der Fuß auf dem Boden steht (beschrieben als „Closed-Chain-Position“), ist der Oberschenkel nicht frei beweglich. Wenn sich der Gluteus medius kontrahiert, wirkt seine Zugkraft daher stattdessen auf das Becken und zieht es nach unten, was als Depression oder Seitneigung zu dieser Seite bezeichnet wird. Wenn eine Seite des Beckens nach unten gezogen wird, wird die andere Seite angehoben (auch bekannt als „Wandern der Hüfte“). Die Hauptfunktion des Gluteus medius ist die Stabilisierung des Beckens bei dieser Zugrichtung nach unten.
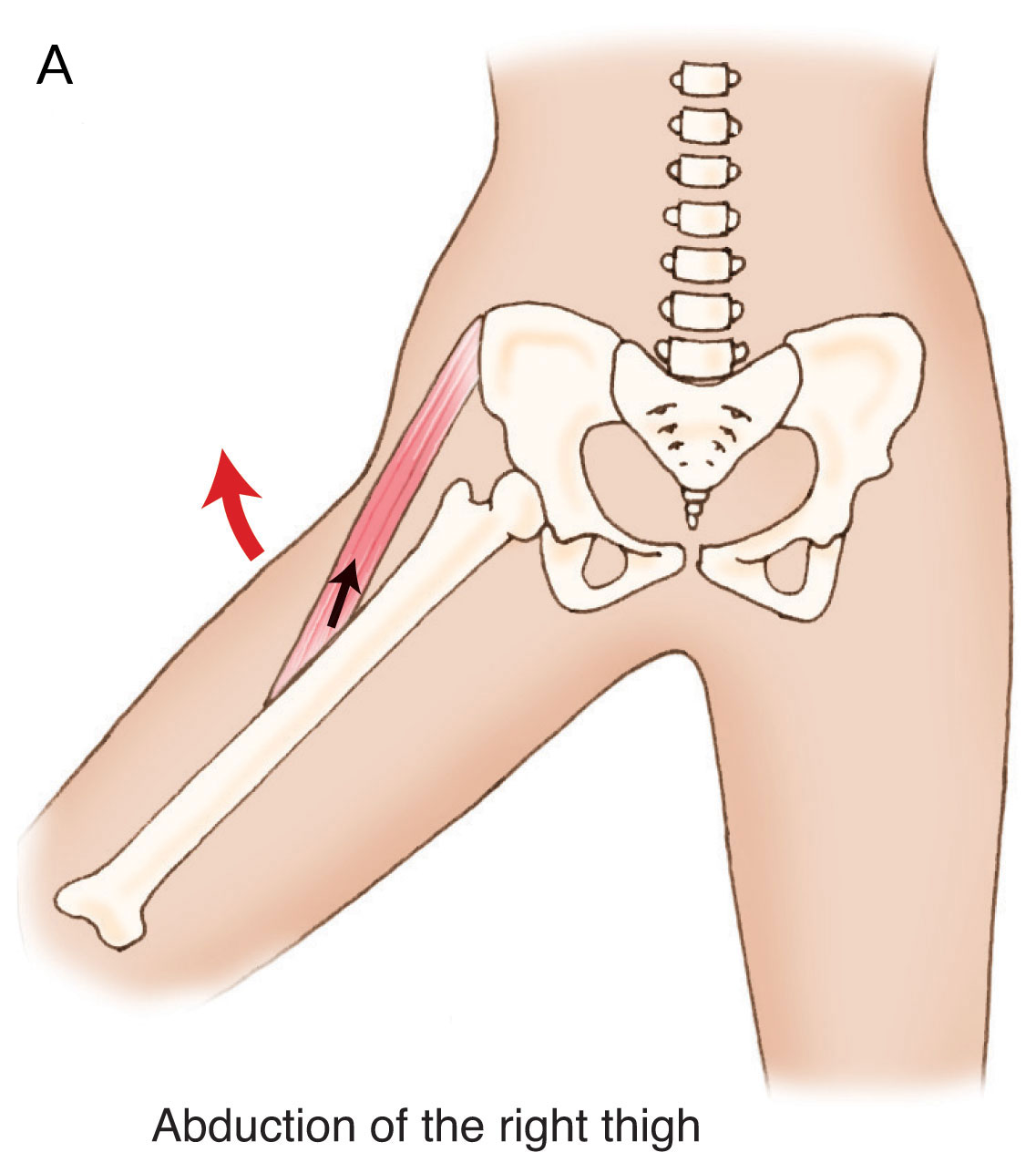
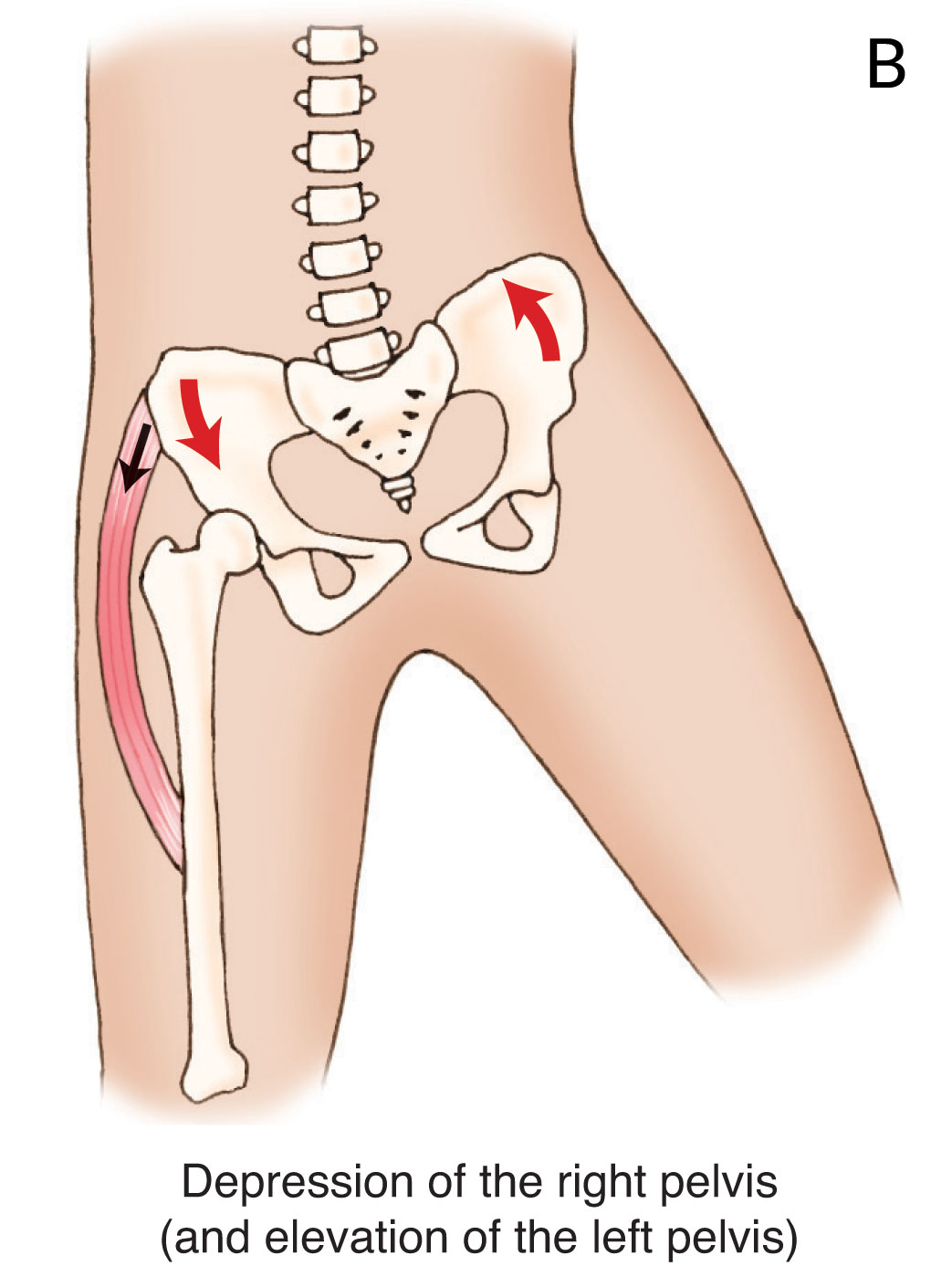
Abbildung 2. Gelenksaktionen des Gluteus medius. A, Standard-Aktion mit offener Kette der Abduktion des Oberschenkels am Hüftgelenk. B, Umgekehrte Aktion mit geschlossener Kette der Depression des Beckens im Hüftgelenk. Erlaubnis Joseph E. Muscolino. Kinesiologie – Das Skelettsystem und die Muskelfunktion, 3ed. Elsevier, 2017.
Wenn ich zum Beispiel meinen rechten Fuß anhebe, um einen Schritt zu machen, sollte mein Becken auf die rechte Seite fallen. Mein linksseitiger (stützender) Gluteus medius verhindert dies, indem er isometrisch kontrahiert und auf der linken Seite des Beckens nach unten zieht und so das Becken daran hindert, nach rechts zu fallen. Dies ist die Haupt-/Wahrnehmungsfunktion des Gluteus medius! Jedes Mal, wenn wir einen Schritt machen, kontrahiert der Gluteus medius auf der „Stützbein“-Seite, um das Becken zu stabilisieren. Sie können dies leicht testen, indem Sie aufstehen und den Gluteus medius auf beiden Seiten palpieren, indem Sie unmittelbar distal des Mittelpunkts des Beckenkamms auf jeder Seite palpieren. Gehen Sie dann langsam auf der Stelle, indem Sie einen Fuß nach dem anderen anheben. Sie werden jedes Mal spüren, wie sich der Gluteus medius auf der Seite des Stützbeins zusammenzieht! (Wie später in diesem Blogbeitrag beschrieben, müssen Sie nicht einmal einen Fuß vom Boden abheben; Sie können die gleiche Aktivierung des Gluteus medius erfahren, indem Sie einfach Ihr Gewicht von einem Fuß auf den anderen verlagern.)
Tipp für Schüler: Achten Sie immer auf die umgekehrte Aktion eines Muskels. Sie ist oft seine wichtigste Aktion, auch wenn Sie sie in der Schule nicht gelernt haben!
Tipp für Lehrer: Lehren Sie die umgekehrten (geschlossenkettigen) Aktionen der Muskeln, besonders derjenigen, die am Becken ansetzen. Das Becken ist unglaublich wichtig für die Haltung und Bewegung der Wirbelsäule. Geben Sie außerdem Beispiele aus dem wirklichen Leben, wann Muskeln funktionieren!
Tipp für Therapeuten: Achten Sie immer darauf, wie die Haltungen und Aktivitäten einer Person zu Überlastung und Verletzungen führen können. Beurteilen Sie den Klienten sowohl postural (statisch) als auch bei dynamischer Bewegung!
- Für mehr zu dieser Rolle des Gluteus medius, siehe Kinesiologie – Das Skelettsystem und die Muskelfunktion, 3ed. (Elsevier, 2017).
- Für mehr über den Gluteus medius selbst, siehe The Muscular System Manual, The Skeletal Muscles of the Human Body, 4ed. (Elsevier, 2017).
Was kann einen verspannten Gluteus medius verursachen?
Wir haben jetzt darüber gesprochen, dass die Haupt-/Wahrnehmungsfunktion des Gluteus medius die Depression (Seitwärtsneigung) des Beckens im Hüftgelenk ist, nicht die Abduktion des Oberschenkels im Hüftgelenk. Den Therapeuten wurde der Tipp gegeben, die statischen Haltungen und dynamischen Bewegungsmuster eines Klienten zu berücksichtigen, wenn sie beurteilen, warum dieser Klient einen engen Gluteus medius hat. Denn wenn wir herausfinden können, was der Klient tut, um das Problem zu verursachen, können wir es vielleicht von vornherein verhindern oder zumindest einen auslösenden Faktor beseitigen.
So… was ist eine häufige und einfache Haltungsgewohnheit, die zu einem angespannten Gluteus medius führen kann…? Die Angewohnheit, mit dem gesamten oder einem Großteil des Gewichts auf einem Bein zu stehen! Dies führt dazu, dass der Gluteus medius auf dieser Seite angespannt wird. Und warum? Wir haben gesagt, wenn Sie den Gluteus medius beidseitig palpieren, während Sie auf der Stelle gehen, würden Sie die Kontraktion des Gluteus medius auf der Seite des „Stützbeins“ jedes Mal spüren, wenn der andere Fuß vom Boden abhebt (er kontrahiert, um das Becken zu stabilisieren). Wiederholen Sie diese Palpationsübung, aber heben Sie diesmal nicht einmal den Fuß vom Boden ab. Verlagern Sie stattdessen einfach Ihr Gewicht von einer Seite auf die andere. Sie werden spüren, wie sich der Gluteus medius der Stützseite zusammenzieht, nur weil Sie Ihr Gewicht auf diese Seite verlagern! Das bedeutet, dass sich der Gluteus medius dieser Seite isometrisch kontrahieren muss, um das Becken zu stabilisieren, wenn jemand in dieser asymmetrischen Haltung viele Stunden am Tag steht, und dass der Gluteus medius der anderen Seite viel mehr kontrahieren muss. Dies wird wahrscheinlich zu einem strafferen Gluteus medius auf dieser Seite führen, oder zumindest zu myofaszialen Triggerpunkten auf dieser Seite.
Anmerkung: Viele Quellen geben an, dass der Gluteus medius selten übermäßig erleichtert ist, sondern eher übermäßig gehemmt ist. Jedoch entwickeln auch geschwächte, übermäßig gehemmte Muskeln oft straffe Muskelbänder und myofasziale Triggerpunkte, die beim Klienten zu Schmerzen und Dysfunktion führen können. Aus diesem Grund, egal ob ein Muskel übermäßig erleichtert kurz oder übermäßig gehemmt lang blockiert ist, sollte er mit manueller und Bewegungstherapie angesprochen werden!
Fragen wie diese in der Anamnese zu stellen, kann Ihnen helfen, diese Dinge herauszufinden. Auch das Beobachten der Haltungen Ihrer Klienten, wenn sie sich nicht bewusst sind, dass Sie sie beobachten, kann helfen. Denken Sie daran, dass ein Klient bei einer „formalen“ Haltungsuntersuchung sehr oft selbstbewusst mit seiner Haltung umgeht und Ihnen seine wahren Muster nicht zeigt. Gute Informationen, die Sie klinisch anwenden können!
Der posturale Effekt eines straffen Gluteus Medius
Wir haben besprochen, was die Haupt-/Wahrheitsfunktion des Gluteus Medius ist: die Erzeugung einer isometrischen Stabilisierungskraft der Depression des Beckens am Hüftgelenk. Wir haben auch besprochen, dass Menschen, die dazu neigen, zu stehen und mehr Gewicht auf ein Bein als auf das andere zu legen, dazu prädisponiert sind, einen angespannten und dysfunktionalen Gluteus medius zu haben.
Nun lassen Sie uns schauen, was der posturale Effekt eines angespannten Gluteus medius ist. Wann immer ein Muskel kontrahiert, erzeugt er eine Zugkraft in Richtung seines Zentrums. Diese Zugkraft wird an beiden Ansätzen gleichermaßen ausgeübt. Welcher sich bewegt, hängt davon ab, welcher Ansatz beweglicher ist, also weniger fixiert/stabilisiert. Normalerweise denken wir, dass der distale Ansatz eines Muskels die Bewegung ausführt. Aber auch der proximale Ansatz kann sich bewegen! Wenn dies geschieht, spricht man von einer umgekehrten Aktion. Umgekehrte Aktionen treten sehr häufig in der unteren Extremität auf, weil der Fuß so oft auf dem Boden fixiert ist, was die untere Extremität in eine Haltung mit geschlossener Kette versetzt, wodurch der distale Ansatz mehr fixiert/stabilisiert ist als der proximale Ansatz.
Wenn also der Gluteus medius angespannt ist (übermäßig erleichtert) und wir liegen, ist es naheliegend, dass sich der Oberschenkel eher bewegt als das Becken, weil er sich frei bewegen kann (Szenario mit offener Kette hier). Wenn wir den Klienten in diesem Szenario beurteilen, können wir sehen, dass der Oberschenkelknochen leicht abduziert ist, mit anderen Worten, er ist leicht „nach oben und außen“ angehoben. Wenn wir die relative Ausrichtung der Füße betrachten, kann dieser Seitenfuß etwas höher erscheinen und viele Therapeuten würden ihn als „kurzes Bein“ (d.h. „kurze Gliedmaße“) bezeichnen.
Aber wenn wir stehen, ist der Fuß auf dem Boden fixiert (geschlossene Kette) und wird sich nicht leicht bewegen. So wirkt der Zug des Gluteus medius auf das Becken und kann es nach unten drücken. Wenn wir die Haltung des Klienten in diesem Szenario beurteilen, werden wir wahrscheinlich den Beckenkamm auf dieser Seite etwas niedriger sehen und den Klienten wiederum als kurzes Glied auf dieser Seite beschreiben.
Fazit: Ein angespannter Gluteus medius kann die Haltung des Klienten beeinflussen und ein sogenanntes „kurzes Bein/Glied“ erzeugen. Da dieses kurze Bein das Ergebnis von myofaszialen Zügen ist, wird es oft als „funktionelles kurzes Bein“ bezeichnet (im Gegensatz zu einem „strukturellen kurzen Bein“, das durch einen tatsächlichen Längenunterschied zwischen dem Oberschenkelknochen oder dem Schienbein auf einer Seite im Vergleich zur anderen Seite verursacht wird).
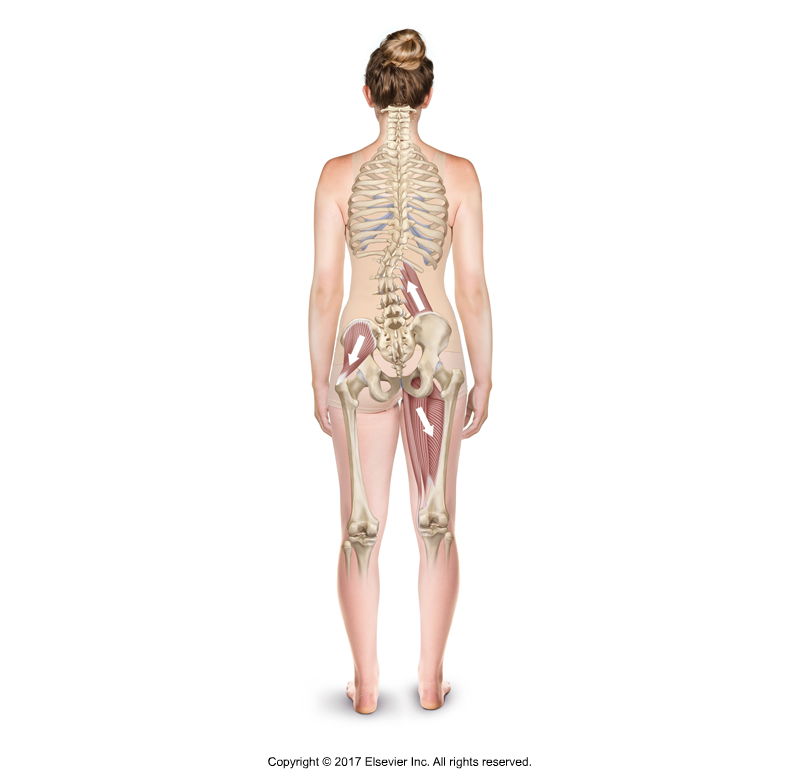
Viele Muskeln können ihre Züge auf das Becken ausüben, was zu asymmetrischen Haltungsfehlern führt, wie z.B. einem „kurzen Bein“
Abbildung 3. Ein angespannter (übermäßig erleichterter) Gluteus medius kann ein „kurzes Bein“ auf dieser Seite verursachen. Erlaubnis Joseph E. Muscolino. Kinesiologie – Das Skelettsystem und die Muskelfunktion, 3ed. (Elsevier, 2017).
Tipp für Therapeuten: Wenn Sie mit diesem Wissen rückwärts arbeiten und einen Klienten mit einer kurzen Gliedmaße finden, lohnt es sich, den Gluteus medius auf dieser Seite zu beurteilen. Führen Sie diese Beurteilung durch, wenn der Klient entspannt ist und liegt.
Tipp für Studenten: Wenn Sie diese Muskeln in Ihrem naturwissenschaftlichen Unterricht gut lernen, werden Sie ein besserer klinisch-orthopädischer Manualtherapeut (COMT)!
Tipp für Ausbilder: Diese Haltungsbeispiele aus dem echten Leben machen das Lernen noch interessanter. Sie können dieses Wissen kinästhetisch im Unterricht anwenden, wenn Sie die Zeit dazu haben. Lassen Sie die Kursteilnehmer gegenseitig ihre Stehhaltungen überprüfen und nach kurzen Gliedmaßen suchen. Lassen Sie sie sich dann hinlegen und beurteilen, ob der Gluteus medius auf der kurzen Seite häufiger angespannt ist als auf der „langen“ Seite.
- Weitere Informationen zum Gluteus medius und seiner Rolle bei der Körperhaltung sowie zur Körperhaltung im Allgemeinen finden Sie in Kinesiologie – Das Skelettsystem und die Muskelfunktion, 3ed. (Elsevier, 2017).
Natürlich sollten wir immer im Hinterkopf behalten, dass es auch andere Faktoren gibt, die ein kurzes Glied verursachen können. Der Gluteus medius ist nur ein Teil des Puzzles.
Anmerkung: Etwas zum Nachdenken: Könnte ein angespannter Gluteus medius auch das Becken in eine Vertiefung ziehen, wenn der Klient sich hinlegt? Wäre das Becken in dieser Position ausreichend beweglich?
Behandlung des Gluteus medius mit Manueller Therapie
Nachdem wir uns nun mit dem Verständnis der Funktion und der posturalen Wirkung des Gluteus medius beschäftigt haben, lassen Sie uns einen Blick auf die Behandlung mit Manueller Therapie, Weichteilmanipulation und Dehnung werfen.
Was sind unsere Ziele bei der Behandlung von myofaszialem Gewebe? Im Allgemeinen haben wir zwei Hauptziele:
- die muskuläre Hypertonizität (d.h. den kontraktilen Tonus)
- die faszialen Verklebungen zu reduzieren.
Bei der Weichteilmanipulation (Massage) ist zu beachten, dass die hinteren Fasern des Gluteus medius tief zum Gluteus maximus und die vorderen Fasern tief zum Tensor fasciae latae (TFL) verlaufen; die mittleren Fasern sind oberflächlich, liegen aber tief in einer ziemlich dicken Schicht von Faszien. Faserkreuztechniken in Verbindung mit einigen langen Stripping-Schlägen von proximal nach distal funktionieren sehr gut. Das Arbeiten auf Dehnung kann für die mittleren Fasern effektiv sein, ist aber normalerweise nicht so effektiv für die tieferen vorderen und hinteren Fasern (das Arbeiten auf Dehnung ist normalerweise effektiver für oberflächliches myofasziales Gewebe). Und die Pin-and-Stretch-Technik ist eine äußerst effektive Methode, um die Kraft der Dehnung auf eine bestimmte Region des Gluteus medius zu konzentrieren.
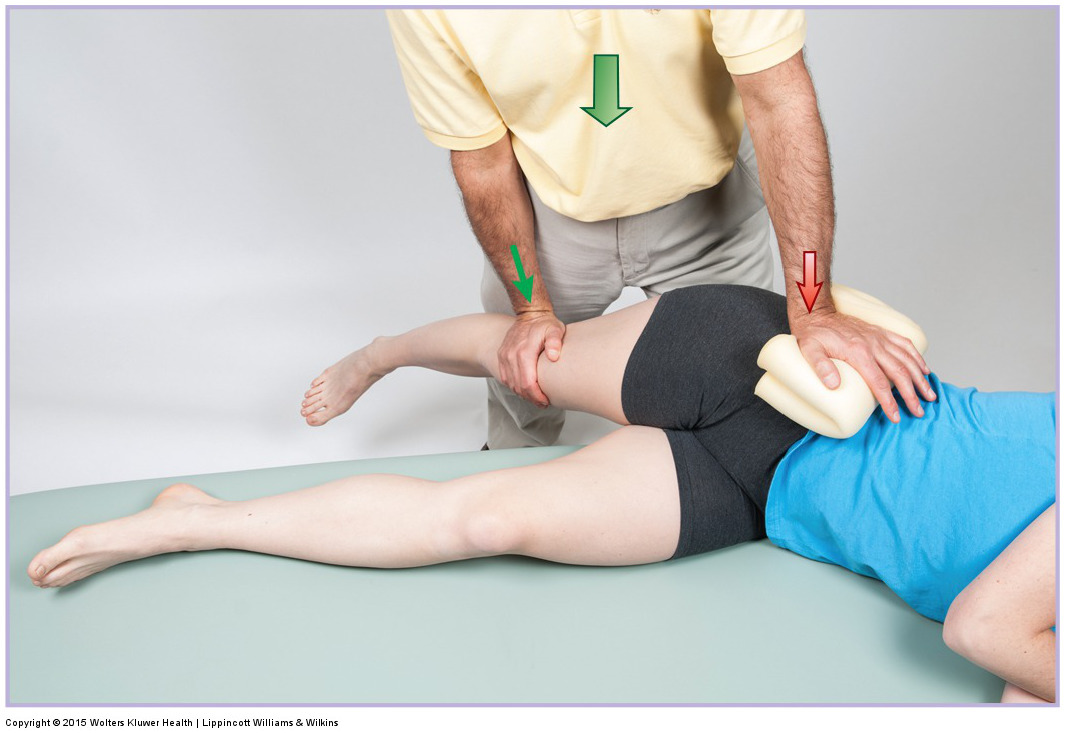
Abbildung 4. Dehnung des M. gluteus medius (und der gesamten Hüftabduktionsmuskulatur) in Seitenlage. Beachten Sie die Stabilisierung des Beckens, damit es nicht absinkt. Erlaubnis Joseph E. Muscolino. Manual Therapy for the Low Back and Pelvis – A Clinical Orthopedic Approach. 2015.
Das Dehnen ist äußerst effektiv für den Gluteus medius und sollte durchgeführt werden, nachdem er mit Massage und/oder Wärme aufgewärmt wurde (Abbildung 4). Die Kombination aus Wärme, Massage und Dehnung ist eine extrem 1, 2, 3 Schlag-Routine, die meine Go-to „Standard-Richtlinie“ für eine effektive klinische orthopädische manuelle Therapie für straffes/straffes myofasziales Gewebe ist. Natürlich sollte die Behandlungsstrategie, für die wir uns letztendlich entscheiden, von den spezifischen Umständen jedes einzelnen Klienten abhängen und davon, wie er auf unsere Behandlung anspricht.
Wir wollen nie mit Kochbuchrezepten behandeln, sondern die Mechanismen unserer Behandlungsansätze auf die Mechanismen / Pathomechanik abstimmen, mit denen sich der Klient präsentiert!
Kritisch denken… Kreativ anwenden!
Hinweis: Für weitere Informationen zur Weiterbildung (CE) für die Zertifizierung in Clinical Orthopedic Manual Therapy klicken Sie bitte hier.
