Evite las catástrofes de las vías respiratorias en los extremos de la ventilación por minuto
Las vías respiratorias de emergencia suelen implicar retos de colocación de tubos y oxigenación antes y durante el procedimiento. Sin embargo, hay un puñado de casos en los que el problema es la ventilación y, más concretamente, los extremos de la ventilación mínima. La ventilación minuto es la cantidad de aire que el paciente mueve en un minuto; es un producto de la frecuencia ventilatoria y el volumen corriente (menos la ventilación del espacio muerto).
Explore este número
ACEP Now: Vol 34 – No 01- Enero 2015
La ventilación minuto normal está entre 5 y 8 L por minuto (Lpm). Los volúmenes tidales de 500 a 600 mL a 12-14 respiraciones por minuto producen ventilaciones mínimas entre 6,0 y 8,4 L, por ejemplo. La ventilación por minuto puede duplicarse con el ejercicio ligero, y puede superar los 40 Lpm con el ejercicio intenso. Según la ecuación de los gases alveolares, el aumento de la tasa de ventilación es el único mecanismo innato de nuestro cuerpo para aumentar la oxigenación de forma aguda. Al respirar más rápido y más profundamente, aumentamos la tensión alveolar de oxígeno al disminuir la presión parcial de CO2. Desde el punto de vista terapéutico, el principal método para aumentar la oxigenación es incrementar la concentración de oxígeno inspirado (FiO2). Un método adicional es aumentar la presión barométrica (es decir, en una cámara hiperbárica o descendiendo rápidamente desde una gran altitud). La adición de presión positiva al final de la espiración (PEEP) mantiene una presión en el alvéolo durante todo el ciclo de ventilación (y abre el alvéolo, proporcionando así más superficie para la absorción de oxígeno).
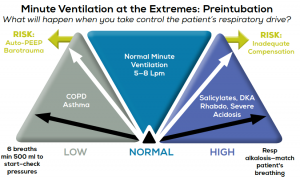
(haga clic para ampliar la imagen)
Figura 1.
Una ventilación minuto normal implica una ventilación minuto de entre 5 y 8 L. En los pacientes gravemente enfermos de EPOC y asma, la sobreventilación conlleva el riesgo de auto-PEEP y barotrauma; una frecuencia inicial de seis respiraciones con un volumen de 500 mL permite el máximo tiempo de exhalación. Vigilar estrechamente la presión sanguínea y las presiones de ventilación para la auto-PEEP, y ajustar la ventilación por minuto según se tolere. En los pacientes gravemente acidóticos que deben mantener una alcalosis respiratoria compensatoria, igualar la ventilación minuto previa al procedimiento durante la fase de inicio de los relajantes musculares y después de la intubación.
Es útil tener en cuenta la ventilación minuto cuando se evalúa a los pacientes con sufrimiento grave. Ahora me doy cuenta de que 15 Lpm a través de una máscara no respiratoria puede no cumplir con la ventilación minuto de los pacientes in extremis; esto explica cómo una máscara no respiratoria puede colapsar con la inspiración y por qué muchos pacientes se sienten sofocados con una máscara sobre la cara. Los pacientes tampoco quieren volver a respirar el CO2 expirado, y los equipos de vía aérea de emergencia estándar, a diferencia de los sistemas utilizados en el quirófano, carecen de absorción de CO2. El oxígeno nasal aumenta la FiO2, limpia la nasofaringe y llena la vía aérea superior con una alta concentración de oxígeno disponible para la siguiente respiración. La combinación de oxígeno nasal y de máscara aumenta el volumen de oxígeno disponible para la inspiración del paciente. Desde que empecé a utilizar el oxígeno nasal de forma rutinaria como parte de la preoxigenación, he encontrado menos casos de intolerancia a la máscara o a la presión positiva continua en las vías respiratorias (CPAP). Incluso 4-6 Lpm a través de la cánula nasal, que es con lo que empiezo en pacientes que no están críticamente hipóxicos, es muy útil para maximizar la oximetría de pulso y la tolerancia a la máscara. Yo subo la cánula nasal a 15 Lpm después de la inducción y durante toda la intubación.
Páginas: 1 2 3 4 5 | Página única