Queratitis puntiforme superficial de Thygeson
Anthony Chung BS, Lucas T. Lenci MD, Michael D. Wagoner MD, PhD
30 de octubre de 2015
Queja principal
Fotofobia
Historia de la enfermedad actual
Un varón caucásico de 23 años se presenta con fotofobia bilateral, sensación de cuerpo extraño y lagrimeo que es peor en el ojo izquierdo. Refiere una historia de una década de síntomas similares con recaídas y remisiones en ambos ojos, aunque no necesariamente al mismo tiempo. Los episodios se asocian a un enrojecimiento mínimo o nulo y sin secreción. No hay factores de exacerbación ni de alivio. No utiliza lentes de contacto. Estos episodios siempre han respondido bien a los esteroides tópicos o a las gotas de ciclosporina.
Antecedentes oculares anteriores
Negativos a excepción de la enfermedad actual
Antecedentes médicos anteriores
No soncontributiva
Antecedentes familiares
No contributiva
Antecedentes sociales
No contributiva
Examen ocular
Audiencia visual
Ojo derecho (OD): 20/20
Ojo izquierdo (OS): 20/20
Presión intraocular
OD: 14 mmHg
OS: 13 mmHg
Paquimetría
OD: 615 micras
OS: 609 micras
Examen externo
No hay inyecciones ni secreciones
Examen con lámpara
OD
Párpados/Pestañas: Inspiración leve de las glándulas de meibomio
Conjuntiva: Blanca y tranquila; papila conjuntival tarsal superior 1+; sin folículos
Córnea: Clara y compacta; buena película lagrimal precorneal con tiempo de ruptura normal; sin tinción de fluoresceína
Cámara anterior: Profunda y tranquila
Iris: Arquitectura normal
Lente: Claro
Vítreo normal
OS
Párpados/Pestañas: Inspiración leve de las glándulas de meibomio
Conjuntiva: Blanca y tranquila; 1+ papila de la conjuntiva tarsal superior; sin folículos
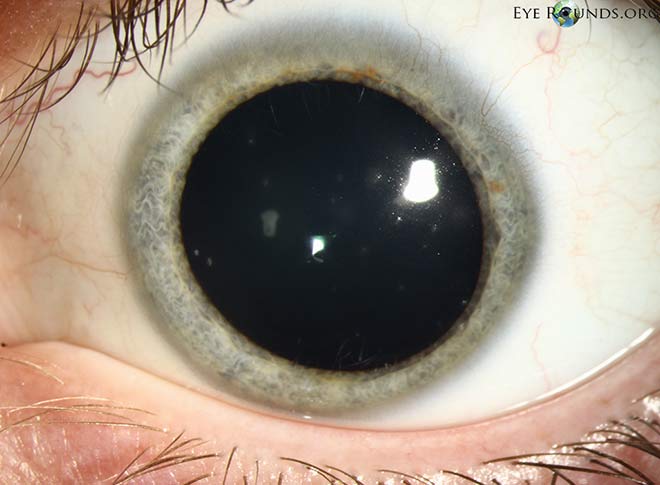
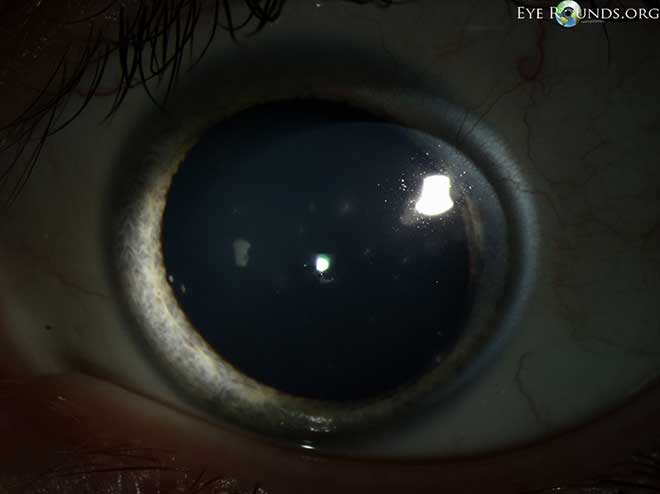
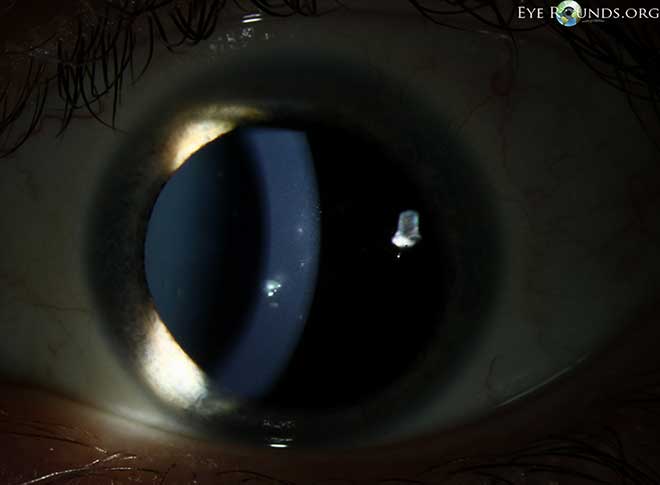
Córnea: Múltiples y pequeñas opacidades intraepiteliales estrelladas en una distribución paraxial sin tinción de fluoresceína (Figura 1a-d); buena película lagrimal precorneal con tiempo de ruptura de la película lagrimal normal; sin tinción de fluoresceína en áreas sin opacidades; estroma claro y compacto
Cámara anterior: Profunda y tranquila
Iris: Arquitectura normal
Vítreo: Normal
Examen de fondo
Normal, ambos ojos
Figura 1
|
|
|
a | b |
|
|
|
| d |
Diagnóstico: Queratitis puntiforme superficial de Thygeson
Este paciente fue tratado con terapia de lentes de contacto blandas con vendaje para el alivio sintomático. Respondió bien a la introducción de loteprednol tópico al 0,5% cuatro veces al día (QID), seguido de una disminución lenta que fue facilitada por la introducción de ciclosporina al 0,12%. No ha sido posible suspender completamente los esteroides tópicos o la ciclosporina debido a la enfermedad recurrente.
Discusión
En 1950, el Dr. Phillips Thygeson describió a 26 pacientes con un tipo distintivo, recidivante y remitente, de queratitis punctata superficial (SPK) (1). Este trastorno lleva su nombre para distinguirlo de otras formas de queratitis con apariencias y cursos clínicos claramente diferentes.
La afección se considera idiopática, aunque varios informes la han relacionado con queratitis virales precedentes (2-4). Existe una asociación HLA DR3 (5).
La SPK de Thygeson se presenta típicamente en pacientes de 20 a 30 años, con una prevalencia igual entre hombres y mujeres (2). La mayoría de los casos son bilaterales, pero la presentación suele ser asimétrica. La enfermedad recae y remite y tiende a tener un curso prolongado de una a dos décadas, aunque se ha informado de una duración de hasta 40 años (3).
El síntoma prototípico de la SPK de Thygeson es la fotofobia. Los pacientes también pueden experimentar una ligera visión borrosa, sensación de cuerpo extraño y lagrimeo. El enrojecimiento es característicamente ausente o mínimo. No hay secreción.
El aspecto clínico del SPK de Thygeson es patognomónico. Hay múltiples (normalmente de 5 a 30) opacidades intraepiteliales corneales pequeñas, de color blanco a gris, de forma ovalada a estrellada, de aspecto granular o de miga de pan, que suelen aparecer en una distribución paraxial. La afectación directa del eje visual es menos frecuente, con una leve disminución de la visión (normalmente entre 20/25 y 20/30). La afectación periférica es poco frecuente, pero se ha informado de ella. Las lesiones intraepiteliales más superficiales pueden teñirse con fluoresceína y estar asociadas a una leve molestia. No hay opacidades subepiteliales o estromales ni ulceración o edema estromal asociados a esta enfermedad.
Tratamiento
Durante más de medio siglo, los corticosteroides tópicos han sido el tratamiento de elección para la SPK de Thygeson. Por lo general, la inducción de la remisión y el alivio de los síntomas de forma completa y rápida (en un plazo de 1 a 3 días) pueden lograrse con el inicio de un ciclo de dosis bajas de corticoides tópicos (normalmente nunca más de acetato de prednisolona al 1,0%, o su equivalente, dos veces al día). La resolución de las opacidades intraepiteliales se asocia invariablemente con un retorno a la visión de referencia. A continuación, es posible mantener la remisión con una reducción relativamente rápida (en un plazo de 2 a 4 semanas) a acetato de prednisolona al 0,12%, o su equivalente, dos veces al día. Para evitar las recidivas que a menudo se producen junto con los intentos de abandono completo de los esteroides (6), se recomienda una reducción ultralenta (3-12 meses) hasta una dosis final de mantenimiento (o punto de interrupción) de acetato de prednisolona al 0,12%, o su equivalente, una vez por semana. En este punto, se puede optar por continuar con esta dosis y frecuencia de forma indefinida, o intentar interrumpir el tratamiento por completo. En algunos casos, esta maniobra terapéutica puede asociarse a una enfermedad recurrente.
La ciclosporina tópica (7) y, más recientemente, el tacrolimus (8) han resultado ser agentes eficaces que ahorran esteroides en el tratamiento de este trastorno. Tradicionalmente, se utilizaba la ciclosporina compuesta al 2% en aceite de cacahuete, aunque la experiencia anecdótica reciente sugiere que se puede conseguir la misma eficacia con la ciclosporina al 0,05% (Restasis®) disponible en el mercado. El tacrolimus se utiliza como una pomada ocular al 0,03% que se instila en el fórnix inferior. Cuando se utilizan al principio, estos agentes son más lentos a la hora de inducir la remisión y el alivio de los síntomas. Al igual que los esteroides, ambos agentes requieren un uso prolongado para mantener la remisión. Un enfoque pragmático puede consistir en tratar inicialmente los episodios con esteroides y sustituirlos por agentes ahorradores de esteroides durante la fase de reducción lenta. El uso de agentes ahorradores de esteroides puede aumentar, pero no garantizar, la probabilidad de poder completar la reducción de los esteroides sin el desarrollo de una recurrencia.
Las lentes de contacto blandas pueden utilizarse para el alivio sintomático temporal, especialmente si se utilizan agentes ahorradores de esteroides de acción relativamente lenta como terapia inicial. El desbridamiento epitelial sólo proporciona una remisión temporal. Los agentes antivirales tópicos, aunque se han utilizado, son mínimamente eficaces.
Epidemiología
|
Signos
|
Síntomas
|
Tratamiento
|
Diagnóstico diferencial
- Queratitis puntiforme superficial de Thygeson
- Queratitis por virus del herpes simple
- Queratoconjuntivitis vírica
- Queratamoeba
- Distrofia de la membrana basal epitelial
- Diagnóstico diferencial.distrofia o degeneración de la membrana basal
- Queratitis marginal estafilocócica
- Thygeson P. Queratitis puntiforme superficial. J Am Med Assoc. 1950; 144(18):1544-1549.
- Nagra PK, Rapuano CJ, Cohen EJ, Laibson PR. Queratitis punteada superficial de Thygeson: experiencia de diez años. Ophthalmology. 2004; 111(1):34-37.
- Tanzer DJ, Smith RE. Queratitis punteada superficial de Thygeson: ¿el curso más largo registrado? Cornea. 1999; 18(6):729-730.
- Duszak RS. Diagnóstico y manejo de la queratitis punteada superficial de Thygeson. Optometry. 2007; 78(7):333-338.
- Darrell RW, Suciu-foca N. HLA DR3 in Thygeson’s superficial punctate keratitis. Tissue Antigens. 1981; 18(3):203-204.
- Tabbara KF, Ostler HB, Dawson C, Oh J. Thygeson’s superficial punctate keratitis. Ophthalmology. 1981; 88:75-77.
- Reinhard T, Sundmacher R. Topical cyclosporin A in TSPK. Gaefes Arch Clin Exp Ophthalmol. 1999; 237(2):109-112
- Marquezan MC, Nascimento H, Vieira LA, et al. Effect of topical tacrolimus in the treatment of Queratitis puntiforme superficial de Thygeson. Am J Ophthalmol. 2015; 160:663-668.
Formato de citación sugerido
Chung A, Lenci, LT, Wagoner MD. Thygeson’s Superficial Punctate Keratitis. EyeRounds.org. Publicado el 21 de octubre de 2015; Disponible en: http://EyeRounds.org/cases/223-Thygesons-SPK.htm