Projets des résidents de l’UW MSK : Corps intra-articulaires
Corps intra-articulaires
Version imprimable de cette page
Publiée par [email protected], le 21/09/04 à 9:43:11 AM.
Que sont les corps intra-articulaires ?
Des fragments de cartilage ou d’os qui peuvent se trouver libres dans l’espace articulaire.
Quelle est la cause la plus fréquente des corps intra-articulaires ?
L’ostéochondromatose synoviale (SOC). La SOC est une prolifération bénigne de la synovie. L’étiologie est inconnue. Dans cette affection, une métaplasie cartilagineuse a lieu au sein de la membrane synoviale de l’articulation. La synoviale métaplasique s’organise en nodules. En cas de traumatisme mineur, les nodules se détachent sous forme de petits corps dans l’espace articulaire. Chez certains patients, le processus pathologique peut impliquer les gaines tendineuses et les sacs bursaux.
Quelle est l’histoire naturelle des corps intra-articulaires dans cette affection ?
Les corps intra-articulaires cartilagineux flottent librement dans le liquide synovial, dont ils ont besoin pour leur nutrition et leur croissance. Une hypertrophie et une ossification progressives se produisent avec le temps. S’ils restent libres, ils continuent à grossir et à se calcifier. Dans les cas graves, elles peuvent occuper tout l’espace articulaire ou pénétrer dans les tissus adjacents. Ils peuvent aussi se déposer dans la synovie, rétablir un apport sanguin et être remplacés par de l’os. A l’occasion, le recollement synovial peut conduire à une réabsorption complète du fragment de cartilage.
Quels sont les résultats pathologiques macroscopiques du SOC ?
On peut noter la présence de corps cartilagineux ou de corps ostéocartilagineux avec ossification centrale. Ils sont typiquement de forme sphérique. Leur taille varie de plusieurs millimètres à plusieurs centimètres de diamètre. La synoviale de l’articulation concernée présente une hyperplasie villositaire, qui donne un aspect ridé à l’examen macroscopique. Il peut y avoir des corps cartilagineux attachés à la synoviale. L’atteinte synoviale peut être de nature focale ou diffuse.
Comment se présentent cliniquement les patients atteints de SOC ?
Douleur et gonflement chroniques et progressifs de l’articulation touchée, exacerbés par l’activité physique. L’épanchement articulaire et l’amplitude limitée des mouvements sont des caractéristiques associées courantes. Elle touche principalement les grosses articulations, notamment le genou (>50% des cas), le coude, la hanche et l’épaule. Le SOC est deux fois plus fréquent chez les hommes que chez les femmes. Chez certains patients, les corps intra-articulaires reposent dans des positions stables dans les cavités articulaires ou les bourses séreuses. Ces patients peuvent être asymptomatiques, le SOC étant simplement une découverte fortuite à l’imagerie.
Comment le SOC est-il classé ?
La classification se divise en SOC primaire et SOC secondaire. Le SOC primaire se produit dans une articulation par ailleurs normale. Il est suggéré par une atteinte monoarticulaire chez un patient de la troisième à la cinquième décennie de vie. Le SOC secondaire survient chez des patients plus âgés dans des articulations précédemment affectées par une maladie articulaire telle que l’arthrose. Ce schéma est suggéré par une atteinte bilatérale avec des corps intra-articulaires multiples.
Quelles sont les caractéristiques radiologiques du SOC ?
Radiographie :
La constatation typique est celle de masses calcifiées multiples, lisses, de forme ovale dans l’espace articulaire ou la bourse. Elles ont un aspect caractéristique de boule de pop-corn de cartilage calcifié. L’imagerie sérielle permet de constater que les masses peuvent changer de taille, disparaître ou migrer vers des zones en retrait de l’articulation. Elles peuvent passer de la cavité articulaire principale à un kyste synovial voisin. Pour cette raison, une masse peut ne pas être appréciée dans l’espace articulaire proprement dit.
Les résultats radiographiques supplémentaires comprennent un épanchement articulaire et des changements dégénératifs tels que le rétrécissement de l’espace articulaire, la sclérose sous-chondrale et la formation d’ostéophytes.
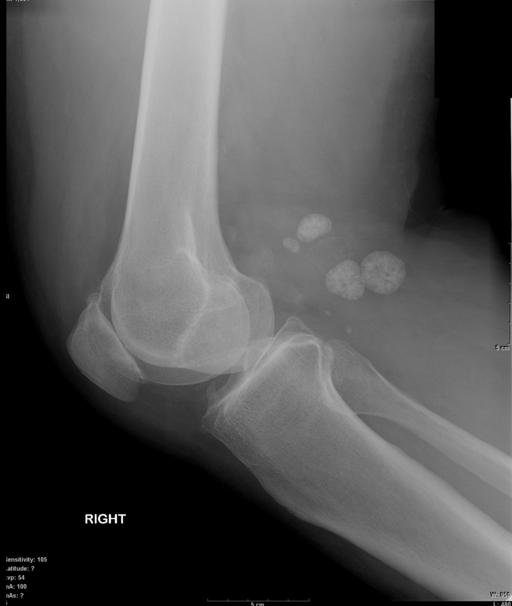
Radiographie latérale du genou démontrant de multiples corps de grande taille à l’intérieur d’un kyste de Baker.
Arthrographie CT:
La CT est mieux utilisée aux stades précoces du processus de la maladie, avant que les corps cartilagineux ne soient calcifiés. La TDM peut détecter efficacement les masses non calcifiées ou celles qui ne présentent qu’une calcification minimale, ce qui permet au radiologue de distinguer cette affection d’un simple épanchement articulaire.
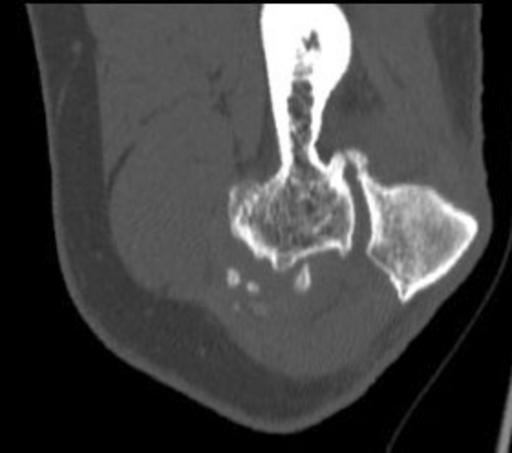
TDM en arc des corps intra-articulaires dans la région du capitulum.
Imagerie RMN :
L’aspect RMN dépend de la composition du corps intra-articulaire. Les corps entièrement cartilagineux apparaîtront isointense au muscle sur T1 et hyperintense au muscle sur les images pondérées T2. Les corps intra-articulaires partiellement calcifiés présentent des foyers de signal absent sur toutes les séquences d’impulsions. Comme pour l’arthrographie CT, la RM avec gadolinium peut être utilisée pour détecter les corps intra-articulaires qui ne sont pas encore calcifiés.
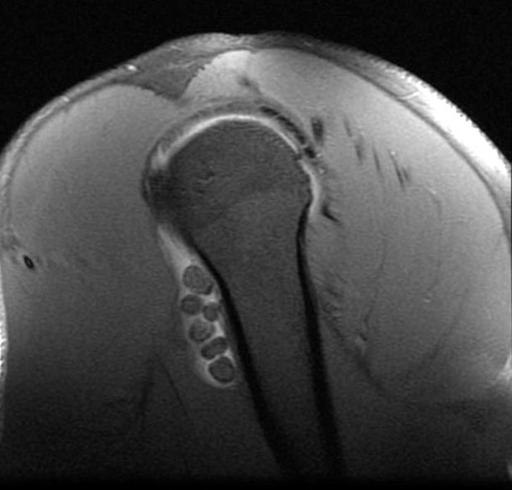
RM démontrant de multiples corps intra-articulaires dans la gaine du tendon bicipital.
Quelle est la complication la plus grave du SOC ?
Transformation maligne en chondrosarcome synovial. Il s’agit d’une complication très rare survenant dans les cas chroniques. Le traitement implique une excision synoviale et un remplacement total de l’articulation.
Quelles sont les autres complications potentielles ?
Le claquement, le grincement ou le blocage peuvent résulter de problèmes mécaniques aigus dus à des corps intra-articulaires au sein de l’articulation affectée. Le blocage de l’articulation peut détruire le cartilage articulaire, entraînant une arthrose secondaire. Les symptômes tels que la raideur et les douleurs articulaires sont le résultat de l’arthrose qui s’installe après des années d’irritation persistante de l’articulation.
Quel est le traitement ?
Les patients asymptomatiques ne nécessitent pas de traitement. Les patients symptomatiques doivent subir une ablation arthroscopique ou chirurgicale des corps intra-articulaires. Les patients qui présentent des corps intra-articulaires récurrents ou chez qui l’ensemble de la membrane synoviale est métaplasique nécessitent une synovectomie totale.
Quelles autres affections figurent dans le diagnostic différentiel des corps intra-articulaires dans une articulation ?
Liée à un traumatisme :
- Fracture avec fragment avulsé
- Fragmentation du ménisque avec calcification
Liée à une maladie articulaire dégénérative :
- Maladie articulaire dégénérative avec éperon détaché
Prolifération synoviale :
- Synovite villonodulaire pigmentée
Néoplasique :
- Chondrosarcome synovial
Autres :
- Osteochondrite disséquante
- Séquestre provenant d’une ostéomyélite
- Articulation neuropathique (Charcot)
Comment le radiologue peut-il faire la différence entre ces affections et le SOC ?
Les corps intra-articulaires du SOC présentent généralement une calcification en popcorn, avec une bordure scléreuse dense et une région centrale radiotransparente. Cette apparence radiographique distincte la distingue des autres causes de corps intra-articulaires. Le nombre et la taille des corps intra-articulaires peuvent également être utiles. Le SOC se présente généralement sous la forme de corps intra-articulaires multiples. Des corps intra-articulaires peu nombreux ou isolés sont plus cohérents avec un traumatisme ou une arthrose.
Bianchi, S, Martinoli, C. Detection of loose bodies in joints. Radiologic Clinics of North America 1999;37(4):679-690.
Coles, MJM, Tara, HH. Chondromatose synoviale : Une étude de cas et une brève revue. The American Journal of Orthopedics 1997 ; 38 : 37-40.
Crotty, JM, Monu, JUV, Pope, TL. Ostéochondromatose synoviale. Radiologic Clinics of North America 1996 ; 34(2) : 327-342.
Maurice, H, Crone, M, Watt, I. Chondromatose synoviale. The Journal of Bone and Joint Surgery 1988 ; 70-B(5) : 807-811.
Milgram, JW, Gilden, JJ, Gilula, LA. Corps étrangers multiples : Formation, revascularisation et résorption. Clinical Orthopedics 1996 ; 322 : 152-157.
.