Surmonter l’échec de l’anesthésie : Augmenter vos chances de réussite avec le bloc IA
Les hygiénistes dentaires s’appuient souvent sur le bloc traditionnel du nerf alvéolaire inférieur (NIA), également connu sous le nom d’approche de Halsted, auquel s’ajoute le bloc buccal pour l’anesthésie du quadrant mandibulaire pendant la thérapie parodontale non chirurgicale (TPSN). Ce duo d’injection est l’approche la plus souvent enseignée aux compétences cliniques par les programmes de formation en hygiène dentaire, c’est donc ce à quoi beaucoup d’entre nous sont habitués et se sentent le plus en confiance pour l’utiliser. Une étude de 2014 a révélé que moins de 20 % des programmes de formation en hygiène dentaire exigent que les étudiants démontrent leur compétence clinique pour la technique de bloc mandibulaire de Gow-Gates, qui est la deuxième technique de bloc mandibulaire la plus populaire pratiquée pendant la formation en hygiène dentaire.1
L’IANB anesthésie (d’un côté) le nerf alvéolaire inférieur (IA), le nerf mental, le nerf incisif et le nerf lingual. Les structures anesthésiées comprennent : les pulpes des dents mandibulaires ; les tissus linguaux et le périoste associés ; les tissus mous faciaux et le périoste des dents mandibulaires antérieurs au foramen mental. Les deux tiers antérieurs de la langue, le plancher de la bouche, le corps de la mandibule et la partie inférieure du ramus sont également anesthésiés. L’injection du bloc buccal est nécessaire pour anesthésier les tissus mous du visage dans la région molaire.2-4
Le problème avec l’IANB traditionnelle est le taux d’échec élevé. L’anesthésie de la mandibule adulte est plus difficile que celle du maxillaire en raison de l’épaisseur de l’os cortical, en particulier dans la région postérieure, de la localisation peu fiable des points de repère et des nerfs (qui sont souvent asymétriques sur chaque patient), du potentiel d’innervation accessoire et de la profondeur de pénétration des tissus mous nécessaire pour atteindre la cible2-5. Un examen attentif de la technique de base pour fournir l’IANB est la première étape pour augmenter son taux de réussite.
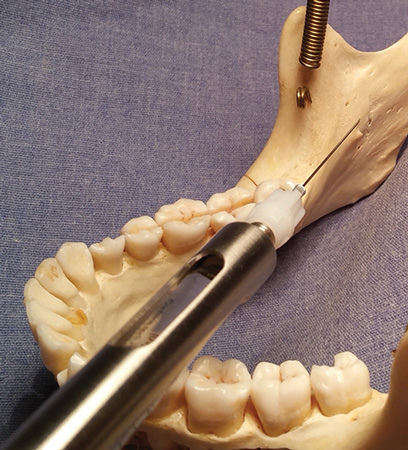
Figure 1 : Repères, mandibule, côté gauche.
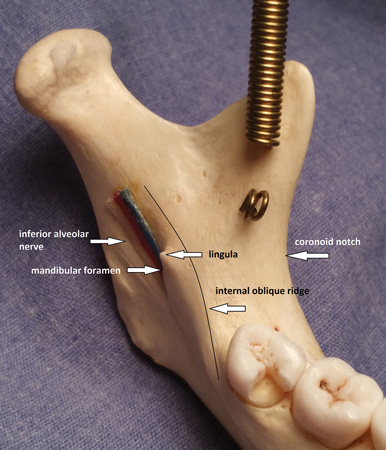
Figure 2 : Palpation de l’encoche coronoïde, côté droit.
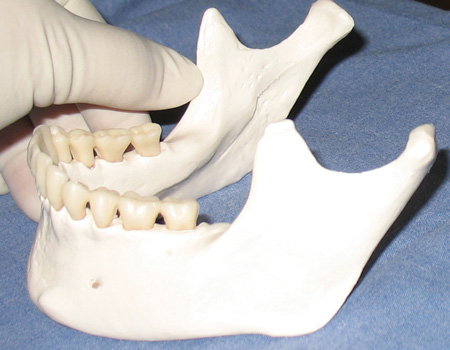
Figure 3 : Exemple de position du foramen mandibulaire par rapport à la lingula, côté droit.
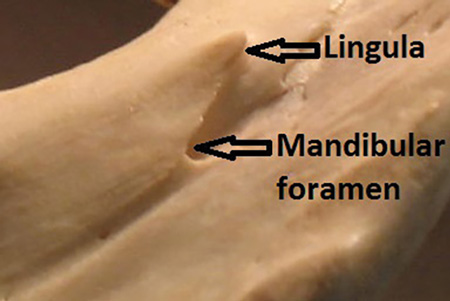
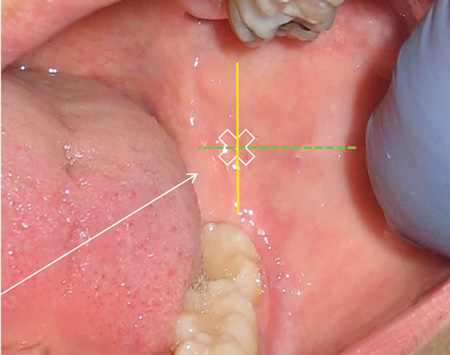
Figure 4 : Mandibule, côté gauche ; site d’insertion. Intersection de la ligne verte horizontale tracée de l’encoche coronoïde au raphé ptérygomandibulaire (PMR) et de la ligne jaune verticale tracée aux trois quarts de la distance entre l’encoche coronoïde et le PMR.
Reviser l’anatomie
Dépoussiérez votre vieux crâne de l’école d’hygiène. Si vous n’en possédez pas, pensez à en acheter un. C’est particulièrement essentiel pour les apprenants pratiques. J’ai acheté mon premier il y a plusieurs années lorsque j’ai commencé à réaliser mes propres images pour les cours de FC. Je l’apporte sur place pour que les participants puissent voir et sentir l’anatomie pendant que je parle des injections. Le crâne anatomiquement correct en 3D est tellement plus utile pour sentir l’anatomie et pratiquer l’angulation que de regarder uniquement des images. Des crânes décents peuvent être achetés pour environ 100 $. Expliquez au fabricant que vous avez besoin d’un crâne qui reflète fidèlement les repères importants (lingula, foramen mandibulaire, crête oblique interne, foramen mental, etc.) Ensuite, trouvez votre manuel d’anatomie de la tête et du cou et, avec le crâne, commencez à localiser les points de repère importants. Même s’il est vrai que l’emplacement de la lingula varie beaucoup, notez comment elle est positionnée par rapport au foramen mandibulaire, et entraînez-vous à placer votre pouce/doigt au niveau de l’échancrure coronoïde et à palper la crête oblique interne (voir figures 1, 2).
La cible du dépôt est le nerf IA après sa sortie du foramen ovale mais avant son entrée dans le foramen mandibulaire. Notez que le foramen mandibulaire est partiellement couvert par la lingula ( » petite langue « ), souvent insaisissable (voir figure 3). Le dépôt doit se faire à moins de 1 mm de la cible pour une anesthésie efficace.
Le site d’insertion est déterminé par l’intersection de deux lignes imaginaires (voir figure 4) :
– Hauteur : Ligne horizontale imaginaire allant de l’encoche coronoïde au raphé ptérygomandibulaire (PMR) à environ 6-10 mm au-dessus et parallèlement au plan occlusal mandibulaire.
– Antéropostérieure (d’avant en arrière) : Ligne verticale imaginaire correspondant aux trois quarts de la distance entre l’encoche coronoïde et le PMR.2 Selon certains experts, la ligne verticale devrait correspondre aux deux tiers de cette distance3.
Figure 5 : Contact osseux précoce ; après retrait partiel ; diriger le canon plus antérieurement.
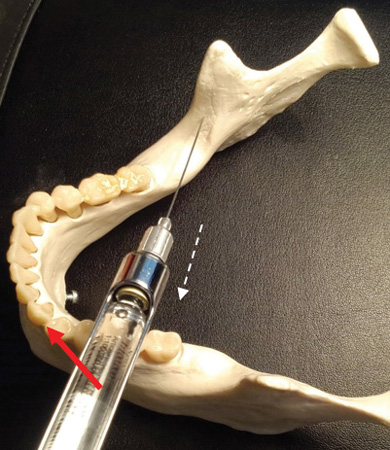
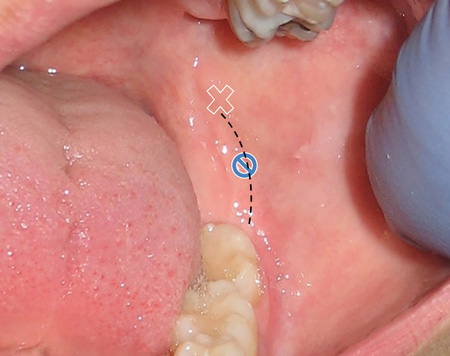
Figure 7 : Côté gauche ; palper la crête interne (ligne pointillée noire) avec le doigt non dominant ; le faire glisser vers l’arrière jusqu’à ce que la crête » disparaisse » ; insérer juste au-dessus de ce point (X blanc) ; angle et avance selon l’IANB traditionnelle. Le cercle bleu barré représente le site d’insertion de l’IANB traditionnel.
Reviser la technique de base :
Les manuels sont très utiles, notamment pour revoir les détails des caractéristiques anatomiques et de la technique. Votre manuel d’anesthésie locale peut vous servir de guide ou vous pouvez en acheter un plus récent, neuf ou d’occasion, en ligne. Les manuels d’occasion des éditions les plus récentes que j’ai achetés en ligne étaient toujours en excellent état. J’ai jeté un coup d’œil à mon manuel original d’anesthésie locale de 1979 pour comparer la technique de cette époque à ce qui est recommandé actuellement (voir tableau 1). Les plus grands changements que j’ai identifiés sont :
1. Il n’est plus recommandé de déposer des gouttes d’anesthésiant en avant de l’aiguille tout au long du chemin vers la cible. 2. Un test d’aspiration doit être effectué dans deux ou trois plans, et non pas un seul. 3. Il n’est généralement pas nécessaire de prévoir une injection séparée pour le nerf lingual pendant le retrait, car le nerf lingual est généralement anesthésié à partir du dépôt sur la cible.
Bien sûr, les auteurs ont des points de vue différents, mais en ce qui concerne l’approche de Halstad, ils semblent assez cohérents.
Tips et astuces
Il y a probablement autant d’approches de l’IANB qu’il y a de cliniciens. Décrites ci-dessous sont quelques suggestions pour corriger les erreurs et éviter une anesthésie insuffisante lors de la fourniture de l’IANB pour NSPT.
1. Un dépôt trop bas (sous le foramen mandibulaire) est l’erreur la plus courante et la cause la plus fréquente d’échec. Pour corriger, réinsérez 5 à 10 mm au-dessus du site d’injection initial. Il y a de nombreuses années, lorsque je travaillais dans un cabinet de parodontie à Milpitas, en Californie, un endodontiste m’a montré une technique qui a amélioré mon taux de réussite : palper la crête oblique interne avec un doigt non dominant et la suivre vers le haut. Le site d’insertion se trouve directement au-dessus du doigt, à l’endroit où la crête oblique interne n’est plus palpable. En utilisant cette approche, l’anesthésique est déposé plus haut (voir la figure 7), au-dessus de la zone cible de l’IANB traditionnelle et en dessous de la cible de la technique de Gow-Gates.
2. Inervation accessoire-Une anesthésie inadéquate de la partie mésiale de la première molaire mandibulaire peut résulter d’une innervation accessoire, qui, selon de nombreux experts, est probablement due à un manque d’anesthésie du nerf mylohyoïde. Les solutions ont consisté à fournir (1) le bloc du nerf mylohyoïdien4, (2) des injections de PDL, ou (3) les blocs des nerfs de Gow-Gates ou de Vazirani-Akinosi. Cependant, des études récentes ont montré qu’une injection buccale suprapériostée supplémentaire à l’apex de la première molaire mandibulaire à l’aide d’une demi-cartouche d’articaïne à 4 % augmente l’efficacité du BNAI.6-8 Le succès peut être augmenté par l’utilisation d’articaïne tamponnée.7
Une anesthésie inadéquate des dents antérieures peut résulter du croisement du nerf incisif. L’administration du bloc incisif du côté controlatéral s’est avérée être un bon remède.9 Aux fins de la NSPT, une anesthésie linguale adéquate (non fournie par le bloc incisif) peut être facilement obtenue dans des zones limitées en fournissant des infiltrations interpapillaires aux aspects mésial et distal des dents affectées.2 Les infiltrations doivent être confortables pour le patient car les tissus faciaux seront déjà anesthésiés par le bloc incisif. Les alternatives comprennent l’administration d’injections suprapériostées ou d’injections de PDL.
3. Nerf IA bifide-Dans moins de 1% de la population,3 un nerf IA bifide peut être présent et peut entraîner une anesthésie inadéquate. Souvent, un deuxième canal mandibulaire, positionné plus bas, est visible sur la radiographie. Les solutions comprennent le dépôt de l’anesthésique local plus en dessous des repères traditionnels, l’administration d’injections suprapériostées sur les parties buccale et linguale des dents concernées, ou l’administration d’injections de PDL.
4. Stratégies supplémentaires-Les études ont montré que l’utilisation d’un anesthésique local tamponné entraîne une injection plus confortable et un début d’action plus rapide10 ; que l’articaïne est sûre et produit une anesthésie plus efficace que la lidocaïne pour les infiltrations et les blocs7 ; et que le fait de placer le patient en position verticale après l’injection facilite la diffusion de l’anesthésique local dans la zone3.
Les protocoles techniques, les recommandations d’agents et l’arsenal évoluent. Une révision fréquente des approches fondées sur des preuves pour fournir une anesthésie mandibulaire est essentielle pour un contrôle sûr et efficace de la douleur. RDH
1. Webb L. Meilleures pratiques en méthodologie d’enseignement de l’anesthésie locale pour l’éducation en hygiène dentaire. Victoria, BC Canada : Séances d’affiches de la conférence nationale de l’ACHD ; octobre 2015.
2. Malamed S. Handbook of Local Anesthesia. 6th ed. Louis, MO : Elsevier ; 2013.
3. Logothetis DD. Anesthésie locale pour l’hygiéniste dentaire. 2e éd. St. Louis, MO : Elsevier ; 2017.
4. Bassett B, DiMarco A, Naughton D. Anesthésie locale pour les professionnels dentaires. New York, NY : Pearson ; 2010.
5. Malamed S. Le bloc mandibulaire est-il passé ? JADA. 2011;142(9 suppl):3S-7S.
6. Meechum JG. L’utilisation de la technique d’anesthésie par infiltration mandibulaire chez l’adulte. JADA. 2011;142(9suppl) : 19S-24S.
7. Malamed S. Articaine 30 ans plus tard. Oral Health. http://www.oralhealthgroup.com/features/1003919408/ Publié le 4 février 2016. Consulté le 15 avril 2016.
8. Kanaa JM, Whitworth JM, Corbett IP, Meechan JG. L’infiltration buccale d’articaïne améliore l’efficacité du bloc du nerf alvéolaire inférieur à la lidocaïne. Int Endodont J. 2009;42:238-246.
9. Webb L. Investigating the incisive block. RDH. 2015;35(9):94-96.
10. Malamed S, Tavana S, Falkal M. Un début plus rapide et une injection plus confortable avec de la lidocaïne alcalinisée à 2% 1:100 000 épinéphrine. Compendium de l’éducation dentaire-Aegis. 2013;34(1):10-20.
LAURA J. WEBB, RDH, MS, CDA, est une clinicienne, éducatrice et conférencière expérimentée qui a fondé LJW Education Services (ljweduserv.com). Elle propose des cours de méthodologie éducative et des services de conseil en matière d’accréditation pour les programmes d’enseignement dentaire et des cours de formation continue pour les cliniciens. Laura intervient fréquemment sur les thèmes de l’anesthésie locale et de l’instrumentation parodontale non chirurgicale. Elle a reçu le prix Alfred C. Fones 2012 de l’ADHA. Elle peut être contactée à l’adresse [email protected].
.