Follow-up van colorectale poliepen of kanker
Geldige datum: 16 januari, 2013
Aanbevelingen en onderwerpen
- Scope
- Kernaanbevelingen
- Epidemiologie
- Follow-Up
- Surveillance
- Resources
Scope
Deze richtlijn geeft follow-up aanbevelingen voor patiënten na curatieve resectie van colorectale kanker (CRC) of polypectomie. Deze aanbevelingen zijn bedoeld om de follow-up van de initiële kanker te rationaliseren en om de ontwikkeling van bijkomende colorectale kanker te voorkomen. Zij zijn niet van toepassing op patiënten met familiaire adenomateuze polyposis (FAP), erfelijke niet-polyposis colonkanker (HNPCC) of inflammatoire darmziekten. Aanbevelingen voor deze patiënten en voor de opsporing van colorectale neoplasma’s bij asymptomatische patiënten zijn te vinden in de richtlijn, BCGuidelines.ca – Colorectal Screening for Cancer Prevention in Asymptomatic Patients.
 TOP
TOP
Kernaanbevelingen
- Verwijdering van adenomen kan CRC’s voorkomen.
- Individuen met colorectale adenomen of carcinomen lopen een hoog risico op recidief.
- Colonoscopie is de belangrijkste follow-up test om nieuwe primaire kankers of adenomen op te sporen.
- Patiënten die worden gevolgd door colonoscopie hebben geen fecaal occult bloed testen (FOBT) nodig.
- Een vroege opsporing en behandeling van CRC-metastasen kan de overleving verlengen.
 TOP
TOP
Epidemiologie
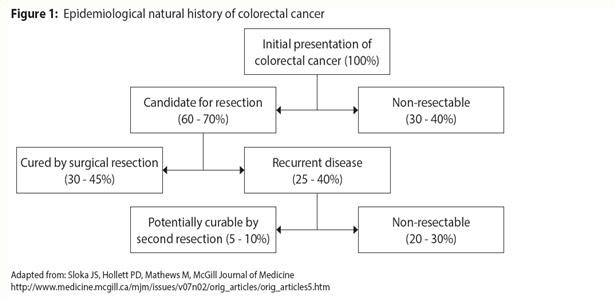
Alle adenomateuze poliepen hebben per definitie dysplasie. Het is duidelijk aangetoond dat het opsporen en verwijderen van adenomen de sterfte aan CRC vermindert, en identificatie van kanker in een vroeg stadium verhoogt de overlevingskansen aanzienlijk. Patiënten die CRC hebben gehad of adenomen in een gevorderd stadium hebben, lopen een verhoogd risico op herval en moeten nauwgezet worden gevolgd. De belangrijkste follow-upfase is de eerste 2-3 jaar na de resectie van de primaire tumor, omdat in die periode de meeste recidieven aan het licht komen.1
Het risico dat een adenoom kwaadaardig wordt, is het grootst bij “gevorderde” adenomen.
- tubulaire adenomen ≥ 1 cm,
- villeuze adenomen,
- adenomen met hooggradige dysplasie (HGD),
- sessiele gekartelde poliepen ≥ 1 cm,
- sessiele gekartelde poliepen met dysplasie, of
- traditioneel gekarteld adenoom.
Individuen met meerdere (≥3) adenomen van elke grootte lopen ook een verhoogd risico.2
Het duurt over het algemeen 5-10 jaar voordat een klein adenoom zich tot een kwaadaardig gezwel ontwikkelt; kanker kan worden voorkomen door het adenoom te verwijderen. 3
 TOP
TOP
Follow-Up
Post-Polyectomie
De meerderheid van de CRC’s ontstaat uit adenomen, de ‘adenoom-carcinoom sequentie’. In de dikke darm en het rectum komen twee hoofdtypen poliepen voor: adenomen en hyperplastische poliepen. Hyperplastische poliepen worden geacht geen kwaadaardig potentieel te hebben.
Tabel 1: Post-Colorectale Polypectomie Surveillance Aanbevelingen4
|
Risicogroep |
Aanbevelingen voor bewaking |
|
Patiënten met hyperplastische poliepen |
Volg-als gemiddeld risico.* Zie BCGuidelines.ca – Colorectal Screening for Cancer Prevention in Asymptomatic Patients. |
|
Patiënten met 1 of 2 kleine (< 1 cm) tubulaire adenomen met alleen laaggradige dysplasie /div> Patiënten met 1 of 2 kleine (< 1 cm) tubulaire adenomen met alleen laaggradigedysplasie |
Navolgende colonoscopie over 5 tot 10 jaar. De timing binnen dit interval moet worden gebaseerd op andere klinische factoren (bijv, eerdere colonoscopiebevindingen, familiegeschiedenis, voorkeur van de patiënt, oordeel van de arts). |
|
Patiënten met 1 of meer sessiele getande poliepen < 1 cm zonder dysplasie |
Follow-up colonoscopie over 5 jaar. |
|
Patiënten met 3 tot 10 tubulaire adenomen of gevorderde adenomen (tubulaire adenomen ≥ 1 cm, cilous adenomen, adenomen met HGD, sessiele serrated poliepen ≥ 1 cm, sessiele gekartelde poliepen met dysplasie, of traditioneel gekarteld adenoom) |
Navolgende colonoscopie na 3 jaar, mits de adenomen volledig zijn verwijderd. Als de vervolgcolonoscopie normaal is of slechts 1 of 2 kleine (< 1 cm) buisvormige adenomen met laaggradige dysplasie laat zien, moet het interval voor het vervolgonderzoek 5 jaar zijn. |
|
Patiënten met sessiele adenomen bij wie volledige verwijdering niet zeker is |
Volgcolonoscopie binnen 6 maanden om volledige verwijdering te verifiëren. Als eenmaal is vastgesteld dat het adenoom volledig is verwijderd, moet het worden gecontroleerd zoals bij adenomen in een gevorderd stadium. |
|
Patiënten bij wie een erfelijk colorectaal kankersyndroom wordt vermoed |
Wanneer de familieanamnese wijst op HNPCC en FAP, colonoscopie om de 1 tot 2 jaar.** |
* FOBT is een geschikte follow-up modaliteit voor deze groep. FOBT dient pas 10 jaar na de laatste colonoscopie te worden gebruikt voor de hyperplastische poliep patiënt. Alle andere risicogroepen hierboven moeten niet worden gevolgd met FOBT.
** Personen met HNPCC of FAP moeten worden doorverwezen naar het Erfelijke Kanker Programma van het BC Cancer Agency voor beoordeling, counseling en, indien van toepassing, genetische testen.
Post-Kanker Resectie
Het doel van follow-up na resectie is om terugkerende ziekte of metastasen te identificeren en om volgende adenomen op te sporen. Deze aanbevelingen zijn over het algemeen gebaseerd op consensus onder deskundigen. Patiënten met significante co-morbiditeiten, zeer hoge leeftijd of beperkte levensverwachting van 5 jaar krijgen niet routinematig follow-up aangeboden.
Follow-up bezoeken bij de huisarts
Gerichte anamnese en lichamelijk onderzoek worden aanbevolen om de 3 tot 6 maanden gedurende 2 jaar, en vervolgens om de 6 maanden voor een totaal van 5 jaar.5,6 Aanbevolen wordt dat elk vervolgbezoek omvat:
- Geschiedenis om gastro-intestinale en constitutionele symptomen op te sporen, inclusief voedingsstatus.
- Lichamelijk onderzoek met bijzondere aandacht voor de buik, lever en rectale evaluatie (of perineale inspectie en palpatie bij patiënten die een abdominale perineale resectie hebben ondergaan).
- Routinematig laboratoriumonderzoek, zoals leverchemie, is bij afwezigheid van symptomen niet zinvol.
Controverses in de zorg
Aspirine (& andere NSAIDS) vermindert aantoonbaar de incidentie van latere colorectale adenomen en kanker, maar wordt vanwege mogelijke bijwerkingen momenteel niet aanbevolen.7
Tumormarkers
Een carcino-embryonaal antigeen (CEA)-test wordt aanbevolen bij diagnose van CRC en herhaald om stijgende CEA-niveaus (ten minste verdubbeling) in de gaten te houden, die kunnen wijzen op lever- of longmetastasen. Voor bewaking met CEA komen patiënten in aanmerking met tumoren in stadium II of III (d.w.z. tumor door de darmwand of metastase naar locoregionale lymfeklieren). Deze patiënten krijgen elke 3 maanden CEA gedurende de eerste 3 jaar en elke 6 maanden gedurende 4 en 5 jaar. Na 5 jaar is geen CEA meer nodig.
Beeldvorming en röntgenfoto’s
Beeldvorming van de lever, door middel van echografie of CT-scan (CT heeft de voorkeur),10,11 wordt aanbevolen om de 6 maanden gedurende de eerste 3 jaar, daarna eenmaal per jaar gedurende nog eens 2 jaar.12 Voor patiënten met kanker in een vergevorderd stadium of die chemotherapie ondergaan, volgt u de aanbevelingen van de oncoloog.5,13 Routine CT-scans worden niet aanbevolen na 5 jaar.
Er is weinig bewijs om een overlevingsvoordeel aan te tonen voor routine röntgenfoto’s van de borstkas bij patiënten na CRC-resectie.14 Een CT-scan van de borstkas wordt aanbevolen om de 12 maanden gedurende de eerste 3 jaar bij kanker in een vergevorderd stadium of rectumkanker.5,6
Colonoscopie
Patiënten met CRC moeten voorafgaand aan of binnen 12 maanden na chirurgische resectie van de colorectale tumor een volledige kanker- en poliepopruimende colonoscopie ondergaan. Een colonoscopie moet volgen één jaar na de resectie of de opheldering van de colonoscopie.4,6 Als de colonoscopie van één jaar normaal is, moet de volgende colonoscopie over 3 jaar worden uitgevoerd; als die resultaten normaal zijn, moet de volgende colonoscopie over 5 jaar worden uitgevoerd4,6 om te zoeken naar een andere primaire colorectale maligniteit of adenomateuze poliepen. Na de colonoscopie van één jaar kunnen de intervallen tussen volgende colonoscopieën worden verkort als er aanwijzingen zijn voor HNPCC of als de bevindingen van adenomen een eerdere colonoscopie rechtvaardigen.
Performulering van FOBT is niet nodig bij patiënten die colonoscopisch toezicht ondergaan.9
 TOP
TOP
Toezicht na 5 jaar
Voortdurend toezicht wordt aanbevolen met een colonoscopie die om de 5 jaar wordt uitgevoerd. Er is geen plaats voor FOBT in deze populatie.
 TOP
TOP
Resources
- Jeffery M, Hickey BE, Hider PN. Follow-up strategieën voor patiënten behandeld voor niet-metastatische colorectale kanker. Cochrane Database of Systematic Reviews 2007, Issue 1.
- American Society of Gastrointestinal Endoscopy. ASGE guideline: colorectal cancer screening and surveillance. Gastrointest Endosc. 2006;63:546-57.
- Zauber AG, Winawer SJ, O’Brien MJ, et al. Colonoscopic polypectomy and long-term prevention of colorectal-cancer deaths. NEJM. 2012;366:687-696.
- Brooks DD, Winawer SJ, Rex DK, et al. Colonoscopisch toezicht na polypectomie en resectie van colorectale kanker. Am Fam Physician. 2008;77(7):995-1002.
- Desch CE, Benson AB, Somerfield MR, et al. Colorectal cancer surveillance: 2005 update of an American Society of Clinical Oncology practice guideline. J Clin Oncol. 2005;23:8512-8519.
- National Comprehensive Cancer Network®. NCCN Guidelines™ Version 3.2012: Colon Cancer. c2012 . Beschikbaar bij http://www.nccn.org/clinical.asp
- Din FV, Theodoratou E, Farrington SM, et al. Effect van aspirine en NSAID’s op risico en overleving van colorectale kanker. Gut 2010;59:1670-1679.
- Locker GY, Hamilton S, Harris J, et al. ASCO 2006 update of recommendations for the use of tumor markers in gastrointestinal cancer. J Clin Oncol. 2006;24(33):5313-27.
- Winawer SJ, Zauber AG, Fletcher RH, et al. Guidelines for Colonoscopy surveillance after polypectomy: A concensus update by the US Multi-Society Task Force on Colorectal Cancer and the American Cancer Society. CA Cancer J Clin. 2006;56:143-159.
- Kinkel K, Lu Y, Both M, et al. Detection of hepatic metastases from cancers of the gastrointestinal tract by using non-invasive imaging methods (US, CT, MRI, PET): a meta-analysis. Radiology 2002;224:748-756.
- Miles K, Burkill G. Colorectal cancer: Imaging surveillance na resectie van primaire tumor. Cancer Imaging 2007;7:S143-S149.
- Figueredo A, Rumble RB, Maroun J, et al. Follow-up van patiënten met curatief gereseceerde colorectale kanker: Een richtlijn voor de praktijk. BMC Cancer. 2003;3:26.
- Pfister DG, Benson AB, and Somerfield MR. Surveillance Strategies after curative treatment of colorectal cancer. N Engl J Med. 2004;350:2375-2382.
- Gan S, Wilson K, Hollington P. Surveillance of patients following surgery with curative intent for colorectal cancer. World J Gastroenterol. 2007;13(28):3816-3823.
Bronnen
- BC Cancer Agency, Follow-up Program after Colorectal Cancer Treatments,www.bccancer.bc.ca/books/Documents/Gastrointestinal/PatientBrochureFollowupProgramafterColorectalCance.pdf
- HealthlinkBC – Gezondheidsinformatie, vertaaldiensten en diëtisten, www.healthlinkbc.ca
- Canadian Cancer Society, www.cancer.ca
- Colorectal Cancer Association of Canada, www.colorectal-cancer.ca
- Colon Cancer Canada, www.coloncancercanada.ca
Associated Documents
- Patient Guide (PDF, 504KB)
- Guideline Summary (PDF, 194KB)
- BCGuidelines.ca – Colorectal Screening for Cancer Prevention in Asymptomatic Patients (2013)
Deze richtlijn is gebaseerd op wetenschappelijk bewijs dat op de ingangsdatum actueel is.
Deze richtlijn is ontwikkeld door het Guidelines and Protocols Advisory Committee, goedgekeurd door de British Columbia Medical Association en vastgesteld door de Medical Services Commission.
 TOP
TOP
De uitgangspunten van het Adviescomité Richtlijnen en Protocollen zijn:
|
Contactinformatie Guidelines and Protocols Advisory Committee PO Box 9642 STN PROV GOVT Victoria BC V8W 9P1 E-mail: [email protected] Website: Clinical Practice Guidelines |
Disclaimer De richtlijnen voor klinische praktijken (de “richtlijnen”) zijn ontwikkeld door het Raadgevend Comité voor richtlijnen en protocollen namens de Commissie medische diensten. De Richtlijnen zijn bedoeld om inzicht te geven in een klinisch probleem en om een of meer voorkeursbenaderingen voor het onderzoek en de behandeling van het probleem te schetsen. De richtlijnen zijn niet bedoeld ter vervanging van het advies of het professionele oordeel van een beroepsbeoefenaar in de gezondheidszorg, noch zijn zij bedoeld als de enige benadering voor het beheer van klinische problemen. Wij kunnen niet reageren op patiënten of belangenbehartigers van patiënten die advies vragen over zaken die verband houden met medische aandoeningen. Als u medisch advies nodig heeft, neem dan contact op met een professional in de gezondheidszorg.
 TOP
TOP