A Spontaneous Internal Carotid Artery Dissection Presenting With Headache and Miosis
Dyssekcja tętnicy szyjnej wewnętrznej (ICAD) jest rzadką przyczyną udaru mózgu, który zwykle występuje w następstwie (często niewielkiego) urazu, ale może również wystąpić samoistnie. Pacjenci z ICAD zwykle zgłaszają się z jednostronnym bólem głowy, twarzy lub szyi. W około połowie przypadków ICAD w badaniu przedmiotowym stwierdza się ostry, częściowy, bolesny zespół Hornera. Chociaż angiografia tomografii komputerowej (CTA) jest obecnie badaniem obrazowym z wyboru, można również zastosować rezonans magnetyczny/angiografię rezonansu magnetycznego (MRI/MRA) i ultrasonografię dopplerowską. Opcje leczenia obejmują trombolizę, terapię przeciwpłytkową lub przeciwzakrzepową oraz interwencję wewnątrznaczyniową lub chirurgiczną.
Przypadek
56-letni mężczyzna z wywiadem migren zgłosił się na izbę przyjęć z głównym zarzutem 4-dniowego prawostronnego bólu głowy. Stwierdził, że ból różnił się od jego zwykłych migren i był zlokalizowany za prawym okiem. Przed przedstawieniem się w ED pacjent początkowo odwiedził ośrodek pilnej opieki medycznej w celu oceny. Lekarz, który ocenił pacjenta w ośrodku pilnej opieki zauważył, że lewe oko pacjenta wydawało się rozszerzone i skierował go do ED w celu oceny.
Pacjent stwierdził, że dzień przed prezentacją, jeden z jego przyjaciół również zauważył, że lewe oko pacjenta wydaje się być rozszerzone. Pacjent zaprzeczył jakimkolwiek zaburzeniom widzenia, ogniskowemu osłabieniu, nudnościom, wymiotom, bólowi szyi lub sztywności. W wywiadzie stwierdzono napadowe trzepotanie przedsionków i nadciśnienie tętnicze. Jeśli chodzi o leki, pacjent przyjmował dronedaron, klonazepam, omeprazol i metoprolol.
W badaniu fizykalnym parametry życiowe pacjenta były następujące: ciśnienie krwi, 162/109 mm Hg; częstość akcji serca, 85 uderzeń/minutę i regularna; częstość oddechów, 18 oddechów/minutę; temperatura, 98,6°F. Saturacja tlenem wynosiła 98% na powietrzu w pomieszczeniu. Pacjent nie wydawał się być w stanie ostrego zagrożenia. Badanie okulistyczne ujawniło rozszerzoną lewą źrenicę o wielkości około 5 do 6 mm i prawą źrenicę o wielkości około 3 mm. Obie źrenice reagowały na światło, a mięśnie zewnątrzgałkowe były nienaruszone. Twarz pacjenta wydawała się symetryczna i miała nienaruszone czucie. Miał normalną mowę, język w linii środkowej i dobre obustronne wzruszanie ramionami. Badanie szyi wykazało normalny zakres ruchu z pełnym zgięciem, bez dystorsji żył szyjnych, limfadenopatii lub wyczuwalnej tarczycy. Badania układu krążenia, płuc i jamy brzusznej były prawidłowe. Badanie neurologiczne wykazało, że pacjent był przytomny, czujny, zorientowany co do osoby, miejsca i czasu. Wykazał siłę motoryczną 5/5 we wszystkich czterech kończynach, normalny chód i normalną sprawność palców do nosa; jego odruchy były 2+ i symetryczne.
Lekarz dyżurny (EP) zlecił statyczną niekontrastową tomografię komputerową głowy, pełną morfologię krwi (CBC) i podstawowy panel metaboliczny (BMP). Tomografia komputerowa głowy została zinterpretowana przez radiologa jako „brak ostrych nieprawidłowości wewnątrzczaszkowych”, a morfologia krwi i BMP były prawidłowe. Ponieważ PE obawiał się tętniaka lub rozwarstwienia tętnicy szyjnej, zlecił wykonanie CTA głowy i szyi (ryc. 1 i 2). CTA odczytano jako:
Długie segmentowe rozwarstwienie postbulbarycznego odcinka szyjnego prawej tętnicy szyjnej wewnętrznej, bardzo prawdopodobne rozszerzające się na odcinek wewnątrzczaszkowy z krytycznym zwężeniem w miejscu połączenia wysokiego odcinka szyjnego i proksymalnego odcinka petrous. Zachowane krążenie oboczne do tętnic mózgowych przednich i środkowych z dużą zdolnością do wspomagania krążenia obocznego w kontekście drożnych tętnic łączących przednich i tylnych.
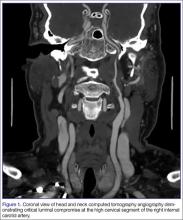
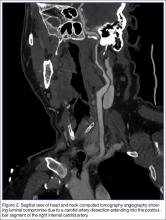
Na podstawie raportu radiologicznego, PE skonsultował się z służbami chirurgii naczyniowej i zlecił badanie dopplerowskie ICAs. Badanie dopplerowskie wykazało „skrzeplinę tętniczą w prawej dystalnej zewnątrzczaszkowej tętnicy szyjnej wewnętrznej z hemodynamiką sugerującą dystalną okluzję/znaczącą niedrożność.” Pacjentowi rozpoczęto podawanie dożylnej kroplówki z heparyną i przyjęto go do szpitala. Trzy dni później wystąpił u niego nagły początek osłabienia lewej ręki. Wykonane w trybie pilnym badanie CTA głowy i szyi ujawniło zatorową niedrożność środkowo-dystalnego odcinka M1 prawej tętnicy środkowej mózgu. Pacjent został natychmiast poddany ocenie radiologii interwencyjnej w celu ewentualnego usunięcia skrzepu, jednak ze względu na szybką poprawę stanu neurologicznego był leczony aspiryną i klopidogrelem, które nadal wykazywały znaczną poprawę neurologiczną. Został wypisany do domu w 8. dobie hospitalizacji, przyjmując oba leki przeciwpłytkowe z minimalnym deficytem neurologicznym.
Dyskusja
Mimo że ICAD stanowi tylko 1% do 2% wszystkich udarów, jest odpowiedzialna za 10% do 25% udarów u młodych i średnich dorosłych.1-3 Szczyt zachorowań na ICAD przypada na piątą dekadę życia i dotyczy w równym stopniu mężczyzn i kobiet.4 Zewnątrzczaszkowa część ICA jest najczęściej dotkniętym udarem naczyniem (>90%); rozwarstwienie części wewnątrzczaszkowej wiąże się z większymi deficytami neurologicznymi i gorszym rokowaniem.2,5 Niedokrwienie mózgu w wyniku rozwarstwienia zewnątrzczaszkowej ICA może wystąpić od kilku dni do kilku tygodni po wystąpieniu objawów miejscowych, takich jak ból głowy lub szyi, zespół Hornera lub szumy uszne.5
.