Puntura lumbar (PL) – Guía OSCE
¿Qué es una punción lumbar?
La punción lumbar (PL), o «punción espinal», es un procedimiento importante y comúnmente utilizado que se lleva a cabo en una amplia gama de especialidades. Por lo tanto, es importante entender sus indicaciones, los pasos a seguir y las posibles complicaciones.
También merece la pena aprender las capas que atraviesa la aguja durante el procedimiento, ya que es una pregunta habitual en los exámenes médicos (Figura 2). Hay que tener en cuenta que esta guía no está pensada para realizar este procedimiento en un paciente. Por el contrario, está orientada a informar a los estudiantes de medicina en la preparación de los exámenes.
Anatomía
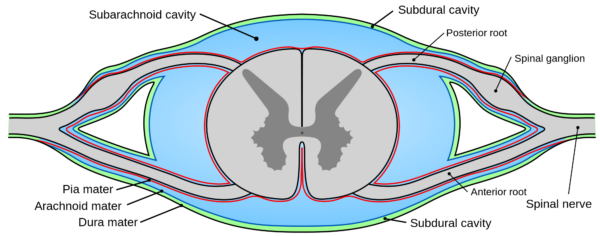
La punción lumbar es una prueba invasiva diseñada para acceder al espacio subaracnoideo en el canal espinal inferior. El cerebro y la médula espinal están cubiertos por tres capas de meninges: la duramadre, la aracnoides y la piamadre (figura 1). El espacio subaracnoideo se encuentra entre la aracnoides y la piamadre y contiene una solución denominada líquido cefalorraquídeo (LCR). El LCR es un líquido transparente e incoloro que lubrica la médula espinal, mantiene la presión intracraneal, actúa como amortiguador mecánico y transporta diversos productos metabólicos. El cuerpo humano contiene aproximadamente 100-150 ml de LCR. Como puede ver a continuación, el espacio subaracnoideo se encuentra cerca de las columnas ventral y dorsal de la médula espinal, por lo que el conocimiento espacial anatómico es crucial para realizar una punción lumbar segura y precisa.
Indicaciones
Puede ser necesario realizar una punción lumbar por diversas razones, tanto diagnósticas como terapéuticas: ²
- Análisis del líquido cefalorraquídeo (i.e. meningitis, esclerosis múltiple, hemorragia subaracnoidea)
- Epidural espinal (i.e. durante el parto)
- Medicación espinal (es decir, analgesia, quimioterapia, antibióticos)
- Extracción de líquido (es decir, para reducir la presión intracraneal)
- Sospecha de presión intracraneal elevada
- Tratamiento anticoagulante (por ejemplo, Warfarina)
- Trombocitopenia u otros trastornos de la coagulación
- Sospecha de absceso espinal
- Riesgo de herniación (por ejemplo, malformación de Arnold-Chiari. malformación de Arnold-Chiari)
- Traumatismo agudo de la médula espinal
- Anomalías congénitas de la columna vertebral
- Aguja de punción lumbar: la evidencia reciente apoya el uso de una aguja atraumática para reducir el riesgo de cefaleas post-procedimiento. El tamaño de la aguja se basa en la experiencia y el juicio clínico.5
- Campo estéril: para cubrir al paciente y la cama
- Solución limpiadora de clorhexidina (0.5 % en alcohol 70%) o alternativamente yodo
- Manómetro: para medir la presión de apertura
- Contenedores de recogida de muestras
- Anestésico local (normalmente lidocaína al 1%)
- Jeringa (5-10ml) y agujas para la administración del anestésico local (normalmente se necesita una para la extracción del anestésico y otra para su administración)
- Vestido para aplicar una vez finalizada la punción lumbar
- Bolígrafo para marcar el lugar de inserción previsto
- Con el paciente de pie, marcar L4 uniendo una línea entre los puntos más altos de las crestas ilíacas.
- Palpe por encima para L3 y por debajo para L5.
- El lugar de inserción puede marcarse entre L3/4 o L4/5 dependiendo de las características anatómicas del paciente.
Contraindicaciones
Realizar una punción lumbar en un paciente con cualquiera de los siguientes problemas puede estar contraindicado y, en raras circunstancias, puede dar lugar a complicaciones potencialmente mortales. Por lo tanto, siempre se debe realizar una revisión exhaustiva de la historia clínica del paciente y de la queja que presenta, y se debe pedir consejo a un experto o a un neurocirujano en caso de duda. 2,3
En cualquiera de las circunstancias anteriores, debe realizarse un diagnóstico por imagen con TAC o RMN antes de considerar la punción lumbar. 3
Reunir el equipo
Reunir el equipo adecuado para realizar una punción lumbar (estos suelen venir como un set de punción lumbar estéril en muchos hospitales):
Introducción
Lávese las manos y póngase el EPI si procede.
Preséntese al paciente incluyendo su nombre y función.
Confirme el nombre y la fecha de nacimiento del paciente.
Explique en qué consistirá el procedimiento utilizando un lenguaje amigable para el paciente: «Hoy me han pedido que realice una punción lumbar, que consiste en introducir una fina aguja en la espalda para recoger una pequeña muestra de líquido. También utilizaré un poco de anestesia local, para que el procedimiento sea lo más cómodo posible. Es muy importante que realicemos esta prueba porque . Hay algunas complicaciones que pueden estar asociadas con la realización de una punción lumbar, algunas de las cosas más comunes incluyen un dolor de cabeza y algunos moretones en la piel después del procedimiento. Hay algunas complicaciones raras pero mucho más graves, que incluyen el daño a los nervios que resulta en dolor y debilidad en las piernas y también la infección.»
Obtener el consentimiento para realizar una punción lumbar.
Pregunte al paciente si tiene algún dolor antes de continuar con el procedimiento clínico.
Identificar el lugar de inserción
Mapear el lugar de inserción en el paciente:
Coloque al paciente
Coloque al paciente tumbado de lado en posición fetal: pídale que se flexione hacia delante mientras lleva las rodillas hacia el pecho.
Prepare el lugar de inserción
Limpie bien el lugar de inserción y la zona circundante con solución de clorhexidina y déjelo secar.
Lávese las manos y póngase guantes estériles.
Aplique un paño estéril con una abertura sobre el lugar de inserción.
Anestésico local
Extraiga el anestésico local y, a continuación, sustituya la aguja de extracción por una nueva para la inyección.
Inyecte la anestesia local alrededor del sitio y deje que haga efecto (al menos unos minutos).
Es importante advertir al paciente que esto picará inicialmente pero luego debería adormecerse rápidamente.
Realice la punción lumbar
Presione la aguja de punción lumbar contra la piel del paciente sobre el sitio de inserción y pregunte si se siente agudo (si lo hace, sugiere que se necesita más anestesia local o tiempo).
Si el paciente no puede sentir la sensación punzante, debe proceder a realizar la punción lumbar.
Pase la aguja de punción lumbar por el lugar de inserción lentamente, inclinada ligeramente en sentido craneal. El bisel de la aguja debe estar orientado lateralmente mientras la inserta. Si se utiliza una aguja atraumática, primero se inserta la aguja introductora corta y luego se inserta la aguja atraumática más larga a través de ésta.
La aguja atraviesa las siguientes capas antes de llegar al espacio subaracnoideo:
- Piel
- Grasa subcutánea
- Ligamento supraespinoso
- Ligamento interespinoso
- Ligamentum flavum
- Dura mater
- Espacio subdural
- Materia traqueal
.
Al pasar la aguja por los tres ligamentos definidos, normalmente se sentirán tres «chasquidos» (reducciones repentinas de la resistencia). Después del tercer «pop» (ligamentum flavum), la duramadre debería romperse y el LCR debería empezar a fluir a través del lumen de la aguja de punción lumbar. Si no fluye LCR a través de la aguja, intente retirar la aguja muy ligeramente y girar el bisel de la aguja para que quede orientada cranealmente.

Medir la presión de apertura
Una vez que el LCR fluye a través de la aguja de punción lumbar, se puede medir la presión de apertura colocando un manómetro y registrando a qué nivel se asienta el menisco del LCR. La medición de la presión de apertura no necesita realizarse de forma rutinaria.
Recoger una muestra de LCR
El LCR debe recogerse utilizando una técnica aséptica sin tocarlo mientras gotea de la parte posterior de la aguja de punción lumbar.
La extracción de LCR puede ser diagnóstica (por ejemplo, sospecha de meningitis) o terapéutica (por ejemplo, hipertensión intracraneal benigna). Debe extraer un volumen adecuado en función de sus intenciones (normalmente 8-15mL para fines diagnósticos), y colocarlo en los contenedores de laboratorio apropiados.
Para algunas condiciones, como la hemorragia subaracnoidea, es importante numerar los contenedores secuencialmente para saber en qué orden se tomaron las muestras de LCR (esto puede permitirle diferenciar entre una punción traumática y una hemorragia subaracnoidea).
Retirada de la aguja
Retire lentamente la aguja de punción lumbar y comprima el lugar con alguna gasa estéril hasta aplicar un apósito.
Deseche inmediatamente la aguja de punción lumbar en un contenedor de objetos punzantes.
Para finalizar el procedimiento…
Deseche el resto del material clínico en un contenedor de residuos clínicos.
Lávese las manos.
Explique al paciente que el procedimiento ha finalizado y aconséjele que se tumbe durante al menos los próximos 30 minutos.
Deseche el EPI adecuadamente y lávese las manos.
Pida al paciente y al personal de enfermería que le informen si notan que el lugar se enrojece, se inflama o duele.
Envíe las muestras de LCR al laboratorio para su análisis.
Interpretación de los resultados
Cuando se realiza una punción lumbar por motivos de diagnóstico, los resultados pueden interpretarse con un análisis exhaustivo del LCR (Tabla 1). Algunos componentes de este análisis pueden realizarse a la cabecera del paciente, mientras que otros requieren la revisión de un especialista en el laboratorio. 7
| Componente | ¿Dónde se hace? | Interpretación |
| Presión de apertura | En la cabecera (colocar un manómetro en la aguja de punción tras la inserción) | Lo normal es 8-20cm de LCR |
| Aspecto | Al lado de la cama | Lo normal es claro Lo turbio/purulento sugiere meningitis Lo teñido de sangre sugiere una hemorragia subaracnoidea o una PL traumática. Una HSA suele dar lugar a múltiples muestras consistentes con sangre, mientras que en el caso de un LP traumático la cantidad de sangre debería reducirse significativamente en cada muestra posterior. |
| Proteína total | Prueba de laboratorio | Lo normal es 0,15-0.45 g/L |
| Glucosa | Prueba de laboratorio-(junto a la concentración de glucosa en sangre) | Lo normal es 40-60% de la glucosa en sangre | Tinción de grama y cultivo | Test de laboratorio | Se realiza si se sospecha de bacterias |
| Microscopía para recuento de células | Test de laboratorio | Un recuento alto de glóbulos rojos sugiere una punción traumática Un recuento alto de glóbulos blancos totales sugiere una infección. CMI es sugestivo de una infección Los neutrófilos elevados sugieren una meningitis bacteriana Los linfocitos elevados sugieren una meningitis vírica/TB/hongos |
En pacientes que presentan signos clínicos de meningitis (fiebre, rigidez en el cuello, dolor de cabeza), hay tres fuentes primarias que hay que distinguir: viral, bacteriana y tuberculosa (Tabla 2). La meningitis vírica suele ser autolimitada, mientras que la bacteriana y la tuberculosa requieren un tratamiento rápido con los antimicrobianos adecuados. Por lo tanto, si se sospecha cualquier forma de meningitis, los resultados de la microbiología no deben retrasar el manejo, y los pacientes deben comenzar con una terapia antibiótica empírica inmediata.
| Viral | Bacteriana | TB | |
| Presión de apertura | Normal | Subida | Subida o Normal | Proteína | Subida o Normal | Subida | Subida |
| Glucosa | Normal | Baja | Baja |
| Colección de sangre | Subida | Subida | Subida o Normal |
| Células presentes | Principalmente linfocitos | Principalmente neutrófilos | Linfocitos |
Complicaciones de la punción lumbar 2
- Dolor de cabeza
- Sangrado
- Hernia cerebral (i.e. malformación de Arnold-Chiari)
- Radiculopatía
- Dolor de espalda
- Henry Gray. Anatomía de Gray. El saco tecal. Disponible en: .
- Kimberly Johnson DS. Punción lumbar: Técnica, indicaciones y complicaciones en adultos. UptoDate. 2018 . Disponible en: .
- Engelborghs S, Niemantsverdriet E, Struyfs H, Blennow K, Brouns R, Comabella M, et al. Directrices de consenso para la punción lumbar en pacientes con enfermedades neurológicas. Diagnóstico de la demencia de Alzheimer, Assess Dis Monit. 2017;8:111-26.
- Rochwerg Bram, Almenawer Saleh A, Siemieniuk Reed A C, Vandvik Per Olav, Agoritsas Thomas LL et al. Agujas atraumáticas (punta de lápiz) versus agujas convencionales para la punción lumbar: una guía de práctica clínica. BMJ. 2018;361.
- Abe KK, Yamamoto LG, Itoman EM, Nakasone TAF, Kanayama SK. Determinación de la longitud de la aguja de punción lumbar. Am J Emerg Med. 2005;23(6):742-6.
- Henry Gray. Anatomía de Gray. Ligamento supraespinoso. Disponible en: .
- Paul Hamilton IB. Investigaciones neurológicas. En: Kerr E, editor. Interpretación de datos para estudiantes de medicina. 2nd ed. Lancaster: Carnegie Book Production; 2012. p. 223-7.
Editor
Samantha Strickland
Revisor
Sr. George Spink (FRCS SN)
Neurocirujano Consultor