Punkcja lędźwiowa (LP) – przewodnik OSCE
Co to jest nakłucie lędźwiowe?
Punkcja lędźwiowa (LP), lub „spinal tap”, jest ważną i powszechnie stosowaną procedurą przeprowadzaną w wielu specjalnościach. Dlatego ważne jest, aby zrozumieć wskazania do jej wykonania, etapy i potencjalne powikłania.
Warto również dowiedzieć się, przez jakie warstwy przechodzi igła podczas zabiegu, ponieważ jest to częste pytanie podczas egzaminów medycznych (ryc. 2). Należy zaznaczyć, że niniejszy przewodnik nie jest przeznaczony do wykonywania tego zabiegu u pacjenta. Zamiast tego ma on na celu informowanie studentów medycyny w ramach przygotowań do egzaminów.
Anatomia
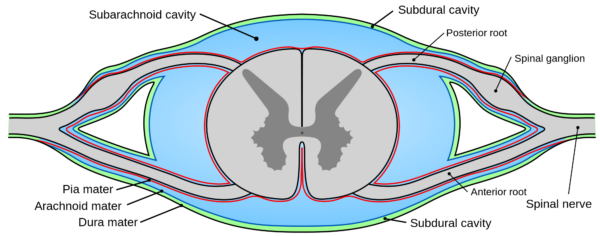
Punkcja lędźwiowa jest inwazyjnym badaniem mającym na celu uzyskanie dostępu do przestrzeni podpajęczynówkowej w dolnym kanale kręgowym. Mózg i rdzeń kręgowy są pokryte trzema warstwami opon mózgowych – oponą twardą, pajęczynówką i oponą twardą pia (ryc. 1). Przestrzeń podpajęczynówkowa znajduje się pomiędzy pajęczynówką a oponą twardą i zawiera roztwór zwany płynem mózgowo-rdzeniowym (CSF). Płyn mózgowo-rdzeniowy jest przezroczystym, bezbarwnym płynem, który zapewnia smarowanie wokół rdzenia kręgowego, utrzymuje ciśnienie wewnątrzczaszkowe, działa jako mechaniczny amortyzator i transportuje różne produkty przemiany materii. W organizmie człowieka znajduje się około 100-150 ml płynu mózgowo-rdzeniowego. Jak widać poniżej, przestrzeń podpajęczynówkowa leży blisko brzusznej i grzbietowej kolumny rdzenia kręgowego, dlatego anatomiczna świadomość przestrzenna jest kluczowa dla wykonania bezpiecznego i dokładnego nakłucia lędźwiowego.
Wskazania
Wykłucie lędźwiowe może być konieczne do wykonania z różnych powodów, zarówno diagnostycznych, jak i terapeutycznych:²
- Analiza płynu mózgowo-rdzeniowego (i.zapalenie opon mózgowo-rdzeniowych, stwardnienie rozsiane, krwotok podpajęczynówkowy)
- Zewnątrzoponowe znieczulenie kręgosłupa (np. podczas porodu)
- Leki podawane do kręgosłupa (tj. analgezja, chemioterapia, antybiotyki)
- Usuwanie płynu (tj. w celu zmniejszenia ciśnienia wewnątrzczaszkowego)
Przeciwwskazania
Wykonanie nakłucia lędźwiowego u pacjenta z którymkolwiek z poniższych problemów może być przeciwwskazane, a w rzadkich okolicznościach może prowadzić do zagrażających życiu powikłań. Dlatego zawsze należy wcześniej dokładnie zapoznać się z historią choroby i dolegliwościami występującymi u pacjenta, a w razie wątpliwości zasięgnąć porady lekarza lub neurochirurga. 2,3
- Podejrzenie podwyższonego ciśnienia śródczaszkowego
- Leczenie przeciwzakrzepowe (np. warfaryną)
- Tętniaki lub inne zaburzenia krzepnięcia
- Podejrzenie ropnia rdzenia
- Ryzyko przepukliny (np. malformacja Arnolda-Chiariego)
- ostry uraz rdzenia kręgowego
- wrodzone nieprawidłowości kręgosłupa
W każdej z powyższych sytuacji przed rozważeniem nakłucia lędźwiowego należy wykonać badanie obrazowe za pomocą tomografii komputerowej lub rezonansu magnetycznego. 3
Zgromadzenie sprzętu
Zgromadź odpowiedni sprzęt do wykonania nakłucia lędźwiowego (w wielu szpitalach jest on często dostarczany w postaci sterylnego zestawu do nakłucia lędźwiowego):
- Igła do nakłucia lędźwiowego: najnowsze dowody przemawiają za stosowaniem atraumatycznej igły w celu zmniejszenia ryzyka wystąpienia bólu głowy po zabiegu. Rozmiar igły jest oparty na doświadczeniu i ocenie klinicznej.5
- Jałowe pole: do pokrycia pacjenta i łóżka
- Roztwór czyszczący chlorheksydyny (0.5% w alkoholu 70%) lub alternatywnie jodyna
- Manometr: do pomiaru ciśnienia otwarcia
- Pojemniki do pobierania próbek
- Środek znieczulenia miejscowego (zwykle lidokaina 1%)
- Syringa (5-.10 ml) i igły do podawania środka znieczulenia miejscowego (zwykle potrzebna jest jedna do pobierania środka znieczulającego i jedna do podawania)
- Ubranie do zastosowania po zakończeniu nakłucia lędźwiowego
- Pen do oznaczenia planowanego miejsca wkłucia
Wprowadzenie
Umyć ręce i założyć PPE, jeśli jest to wskazane.
Przedstaw się pacjentowi, podając swoje imię i nazwisko oraz rolę.
Potwierdź imię i nazwisko pacjenta oraz datę urodzenia.
Wyjaśnij, na czym będzie polegała procedura, używając języka przyjaznego dla pacjenta: „Dzisiaj poproszono mnie o wykonanie nakłucia lędźwiowego, które polega na wprowadzeniu cienkiej igły do pleców w celu pobrania małej próbki płynu. Zastosuję również znieczulenie miejscowe, aby zabieg był jak najbardziej komfortowy. To bardzo ważne, abyśmy przeprowadzili to badanie, ponieważ . Istnieją pewne komplikacje, które mogą być związane z wykonaniem nakłucia lędźwiowego, niektóre z bardziej powszechnych rzeczy obejmują ból głowy i niektóre siniaki skóry po zabiegu. Istnieją pewne rzadkie, ale znacznie poważniejsze komplikacje, które obejmują uszkodzenie nerwów skutkujące bólem i osłabieniem nóg, a także infekcje.”
Uzyskać zgodę na wykonanie nakłucia lędźwiowego.
Przed kontynuowaniem procedury klinicznej należy zapytać pacjenta, czy odczuwa ból.
Zidentyfikuj miejsce wkłucia
Wyznacz miejsce wkłucia u pacjenta:
- Przy stojącym pacjencie zaznacz L4, łącząc linią najwyższe punkty grzebieni biodrowych.
- Palpacja powyżej dla L3 i poniżej dla L5.
- Miejsce wprowadzenia może być wyznaczone pomiędzy L3/4 lub L4/5 w zależności od cech anatomicznych pacjenta.
Ułożenie pacjenta
Ułóż pacjenta leżącego na boku w pozycji płodowej: poproś pacjenta, aby zgiął się do przodu, podnosząc jednocześnie kolana w kierunku klatki piersiowej.
Przygotowanie miejsca wprowadzenia
Dokładnie oczyść miejsce wprowadzenia i otaczający je obszar przy użyciu roztworu chlorheksydyny i pozostaw do wyschnięcia.
Umyć ręce i założyć sterylne rękawiczki.
Założyć sterylną serwetę z otworem na miejsce wkłucia.
Znieczulenie miejscowe
Wprowadzić środek znieczulenia miejscowego, a następnie zastąpić igłę do pobierania nowym narzędziem do wstrzyknięcia.
Wstrzyknąć znieczulenie miejscowe wokół miejsca wstrzyknięcia i odczekać, aż zacznie ono działać (co najmniej kilka minut).
Należy uprzedzić pacjenta, że początkowo będzie szczypać, ale potem powinno szybko zdrętwieć.
Wykonanie nakłucia lędźwiowego
Przycisnąć igłę do nakłucia lędźwiowego do skóry pacjenta nad miejscem wkłucia i zapytać, czy jest ostra (jeśli tak, sugeruje to, że potrzeba więcej środka znieczulenia miejscowego lub czasu).
Jeśli pacjent nie jest w stanie wyczuć ostrego wrażenia, należy przystąpić do wykonania nakłucia lędźwiowego.
Przesuń powoli igłę do nakłucia lędźwiowego przez miejsce wkłucia, lekko przechylając ją w kierunku doczaszkowym. Podczas wprowadzania igła powinna być skierowana skośnie w bok. Jeśli używasz igły atraumatycznej, najpierw wkłuj krótką igłę wprowadzającą, a następnie wkłuj przez nią dłuższą igłę atraumatyczną.
Igła przechodzi przez następujące warstwy, zanim dotrze do przestrzeni podpajęczynówkowej:
- Skóra
- Tłuszcz podskórny
- Wiązadło nadgrzebieniowe
- Wiązadło międzykolcowe
- Wiązadło krzyżowe
- Ligamentum flavum
- Materiał opony twardej
- Przestrzeń podtwardówkowa
- Materiał pajęczynówki
.
Jak igła przechodzi przez trzy określone więzadła, trzy „pyknięcia” (nagłe zmniejszenie oporu) będą zazwyczaj odczuwalne. Po trzecim „pyknięciu” (więzadło flavum) opona twarda powinna zostać naruszona, a płyn mózgowo-rdzeniowy powinien zacząć przepływać przez światło igły do nakłucia lędźwiowego. Jeśli przez igłę nie przepływa płyn mózgowo-rdzeniowy, spróbuj wycofać igłę bardzo lekko i obrócić skos igły tak, aby był skierowany do czaszki.

Pomiar ciśnienia otwarcia
Gdy płyn mózgowo-rdzeniowy (CSF) przepływa przez igłę punkcji lędźwiowej, można zmierzyć ciśnienie otwarcia, zakładając manometr i rejestrując, na jakim poziomie osiada menisk płynu mózgowo-rdzeniowego. Pomiar ciśnienia otwarcia nie musi być wykonywany rutynowo.
Pobranie próbki płynu mózgowo-rdzeniowego
Płyn mózgowo-rdzeniowy powinien być pobrany przy użyciu aseptycznej techniki bezdotykowej, ponieważ kapie z tylnej części igły do nakłucia lędźwiowego.
Pobranie płynu mózgowo-rdzeniowego może być diagnostyczne (np. podejrzenie zapalenia opon mózgowych) lub terapeutyczne (np. łagodne nadciśnienie wewnątrzczaszkowe). Należy pobrać odpowiednią objętość w zależności od intencji (zwykle 8-15 ml do celów diagnostycznych) i umieścić w odpowiednich pojemnikach laboratoryjnych.
W niektórych stanach chorobowych, takich jak krwotok podpajęczynówkowy, ważne jest, aby kolejno ponumerować pojemniki, aby wiedzieć, w jakiej kolejności pobrano próbki płynu mózgowo-rdzeniowego (może to pozwolić na rozróżnienie między kraniotomią urazową a krwotokiem podpajęczynówkowym).
Usuwanie igły
Powoli usuń igłę do nakłucia lędźwiowego i uciśnij miejsce wkłucia sterylną gazą do momentu założenia opatrunku.
Natychmiast wyrzuć igłę do nakłucia lędźwiowego do pojemnika na ostre narzędzia.
Aby zakończyć procedurę…
Wyrzucić pozostały sprzęt kliniczny do pojemnika na odpady kliniczne.
Umyć ręce.
Wyjaśnić pacjentowi, że procedura została zakończona i poradzić mu, aby leżał płasko przez co najmniej następne 30 minut.
Zutylizować PPE w odpowiedni sposób i umyć ręce.
Poproś pacjenta i personel pielęgniarski o poinformowanie Cię, jeśli zauważą, że miejsce wkłucia staje się zaczerwienione, zaognione lub bolesne.
Wysyłaj próbki płynu mózgowo-rdzeniowego do laboratorium w celu analizy.
Interpretacja wyników
Gdy nakłucie lędźwiowe jest wykonywane w celach diagnostycznych, wyniki można zinterpretować dzięki dokładnej analizie płynu mózgowo-rdzeniowego (Tabela 1). Niektóre elementy tej analizy mogą być wykonane przy łóżku chorego, podczas gdy inne wymagają specjalistycznej oceny w laboratorium. 7
| Komponent | Gdzie się to robi? | Interpretacja |
| Ciśnienie otwarcia | Przyłóżkowo (przymocuj manometr do igły punkcyjnej po wprowadzeniu) | Normalna wartość to 8-…20 cm CSF |
| Wygląd | Przyłóżkowo | Normalne jest przejrzyste Mętne/ ropne sugeruje zapalenie opon mózgowych Zakrwawione sugeruje krwawienie podpajęczynówkowe lub urazową punkcję. SAH zazwyczaj skutkuje wieloma stałymi krwawymi próbkami, podczas gdy w przypadku traumatycznej punkcji ilość krwi powinna się znacznie zmniejszyć w każdej kolejnej próbce. |
| Białko całkowite | Badanie laboratoryjne | Normalna wynosi 0.15-0.45 g/L |
| Glukoza | Test laboratoryjny-(obok stężenia glukozy we krwi) | Normalna wynosi 40-60% stężenia glukozy we krwi |
| Barwienie i hodowla | Badanie laboratoryjne | Wykonywane w przypadku podejrzenia bakterii |
| Mikroskopia w celu określenia liczby komórek | Badanie laboratoryjne | Wysokie RBC sugeruje urazową kraniotomię Wysokie całkowite WCC sugeruje infekcję Wysokie neutrofile sugerują bakteryjne zapalenie opon mózgowo-rdzeniowych Wysokie limfocyty sugerują wirusowe/bakteryjne/grzybicze zapalenie opon mózgowo-rdzeniowych |
W przypadku pacjentów z klinicznymi objawami zapalenia opon mózgowo-rdzeniowych (gorączka, sztywność karku, ból głowy), istnieją trzy podstawowe źródła, które należy rozróżnić – wirusowe, bakteryjne i gruźlicze (Tabela 2). Wirusowe zapalenie opon mózgowo-rdzeniowych ma zwykle charakter samoograniczający się, natomiast bakteryjne zapalenie opon mózgowo-rdzeniowych i gruźlicze wymagają szybkiego leczenia odpowiednimi lekami przeciwbakteryjnymi. Dlatego w przypadku podejrzenia jakiejkolwiek postaci zapalenia opon mózgowo-rdzeniowych wyniki badań mikrobiologicznych nie powinny opóźniać postępowania, a chorzy powinni być natychmiast włączeni do empirycznej antybiotykoterapii.
| Wirusowe | Bakteryjne | TB | |
| Ciśnienie otwarcia | Normalne | Podwyższone | Podwyższone lub prawidłowe |
| Białko | Podwyższone lub prawidłowe | Podwyższone | Podwyższone |
| Glukoza | Normalne | Niskie | Niskie |
| WCC | Podwyższony | Podwyższony lub prawidłowy | |
| Cells present | Głównie limfocyty | Głównie neutrofile | Limfocyty |
Powikłania nakłucia lędźwiowego 2
- Ból głowy
- Infekcja
- Krwawienie
- Przepuklina mózgowa (tj.Przepuklina mózgowa (np. malformacja Arnolda-Chiariego)
- Radikulopatia
- Ból pleców
- Henry Gray. Gray’s Anatomy. Thecal Sac. Dostępne od: .
- Kimberly Johnson DS. Nakłucie lędźwiowe: Technika, wskazania i powikłania u dorosłych. UptoDate. 2018 . Dostępne od: .
- Engelborghs S, Niemantsverdriet E, Struyfs H, Blennow K, Brouns R, Comabella M, et al. Wytyczne konsensusu dotyczące nakłucia lędźwiowego u pacjentów z chorobami neurologicznymi. Alzheimer’s Dementia Diagnosis, Assess Dis Monit. 2017;8:111-26.
- Rochwerg Bram, Almenawer Saleh A, Siemieniuk Reed A C, Vandvik Per Olav, Agoritsas Thomas LL et al. Atraumatic (pencil-point) versus conventional needles for lumbar puncture: a clinical practice guideline. BMJ. 2018;361.
- Abe KK, Yamamoto LG, Itoman EM, Nakasone TAF, Kanayama SK. Określanie długości igły do nakłucia lędźwiowego. Am J Emerg Med. 2005;23(6):742-6.
- Henry Gray. Gray’s Anatomy. Supraspinatus ligament. Available from: .
- Paul Hamilton IB. Neurological Investigations. In: Kerr E, editor. Interpretacja danych dla studentów medycyny. 2nd ed. Lancaster: Carnegie Book Production; 2012. s. 223-7.
Editor
Samantha Strickland
Reviewer
Mr George Spink (FRCS SN)
Konsultant Neurochirurg