Follow-up di polipi colorettali o cancro
Data di entrata in vigore: 16 gennaio, 2013
Raccomandazioni e argomenti
- Ambito di applicazione
- Raccomandazioni chiave
- Epidemiologia
- Follow-Up
- Sorveglianza
- Risorse
Ambito di applicazione
Questa linea guida fornisce raccomandazioni per il follow-up dei pazienti dopo resezione curativa del cancro colorettale (CRC) o polipectomia. Queste raccomandazioni hanno lo scopo di razionalizzare il follow-up del cancro iniziale e di prevenire lo sviluppo di un ulteriore cancro colorettale. Non si applicano ai pazienti con poliposi adenomatosa familiare (FAP), cancro del colon ereditario non poliposico (HNPCC) o malattia infiammatoria intestinale. Le raccomandazioni per questi pazienti e per la rilevazione di neoplasie colorettali in pazienti asintomatici si trovano nella linea guida, BCGuidelines.ca – Colorectal Screening per la prevenzione del cancro in pazienti asintomatici.
 TOP
TOP
Raccomandazioni chiave
- La rimozione degli adenomi può prevenire i CRC.
- La colonscopia è l’esame di follow-up chiave per rilevare nuovi tumori primari o adenomi.
- I pazienti seguiti dalla colonscopia non richiedono il test del sangue occulto fecale (FOBT).
- L’individuazione e il trattamento precoce delle metastasi CRC possono prolungare la sopravvivenza.
 TOP
TOP
Epidemiologia
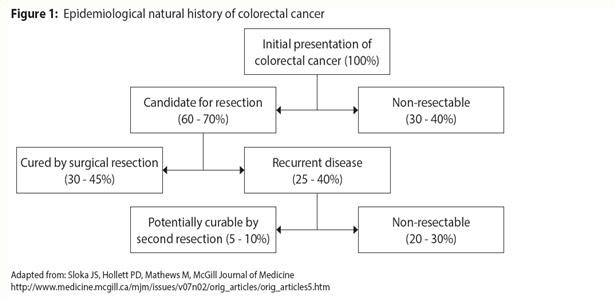
Per definizione tutti i polipi adenomatosi hanno displasia. È stato chiaramente dimostrato che l’individuazione e la rimozione degli adenomi riduce la mortalità del CRC, e l’identificazione del cancro in una fase iniziale aumenta notevolmente i tassi di sopravvivenza. I pazienti che hanno avuto CRC o adenomi avanzati sono a maggior rischio di recidiva e richiedono un attento follow-up. La fase più importante del follow-up è quella dei primi 2-3 anni dopo la resezione del tumore primario, poiché durante questo periodo la maggior parte delle recidive diventa evidente.1
Il rischio che un adenoma diventi maligno è maggiore per gli adenomi “avanzati”.
- adenomi tubulari ≥ 1 cm,
- adenomi villosi,
- adenomi con displasia di alto grado (HGD),
- polipi sessili seghettati ≥ 1 cm,
- polipi sessili seghettati con displasia, o
- adenoma seghettato tradizionale.
Anche gli individui con adenomi multipli (≥3) di qualsiasi dimensione sono a maggior rischio.2
In genere occorrono 5-10 anni perché un piccolo adenoma si trasformi in una neoplasia; il cancro può essere prevenuto dalla rimozione dell’adenoma. 3
 TOP
TOP
Follow-Up
Post-Polipectomia
La maggior parte dei CRC nasce da adenomi, la ‘sequenza adenoma-carcinoma’. Due tipi principali di polipi si trovano nel colon e nel retto: adenomi e polipi iperplastici. I polipi iperplastici sono considerati privi di potenziale maligno.
Tabella 1: Post-Colorectal Polypectomy Surveillance Recommendations4
|
Risk Group |
Raccomandazioni di sorveglianza |
|
Pazienti con polipi iperplastici |
Follow-come rischio medio.* Vedere BCGuidelines.ca – Colorectal Screening for Cancer Prevention in Asymptomatic Patients. |
|
Pazienti con 1 o 2 piccoli (< 1 cm) adenomi tubolari con solo displasia di basso gradogrado di displasia |
Colonscopia di follow-up tra 5 e 10 anni. La tempistica all’interno di questo intervallo dovrebbe essere basata su altri fattori clinici (ad es, precedenti risultati della colonscopia, storia familiare, preferenze del paziente, giudizio del medico). |
|
Pazienti con 1 o più polipi seghettati sessili < 1 cm senza displasia |
Colonscopia di controllo in 5 anni. |
|
Pazienti con 3 a 10 adenomi tubolari o qualsiasi adenoma avanzato (adenomi tubolari ≥ 1 cm, adenomi villosi, adenoma con HGD, polipi sessili dentellati ≥ 1 cm, polipi sessili seghettati con displasia, o adenoma seghettato tradizionale) |
Colonscopia di follow-up in 3 anni a condizione che gli adenomi siano completamente rimossi. Se la colonscopia di follow-up è normale o mostra solo 1 o 2 piccoli (< 1 cm) adenomi tubolari con displasia di basso grado, l’intervallo per il successivo esame dovrebbe essere di 5 anni. |
|
Pazienti con adenomi sessili la cui rimozione completa è incerta |
Colonscopia di follow-up entro 6 mesi per verificare la rimozione completa. Una volta che la rimozione completa è stata stabilita, la sorveglianza successiva dovrebbe essere come per gli adenomi avanzati. |
|
Pazienti sospettati di avere una sindrome ereditaria di cancro colorettale |
Quando la storia familiare indica HNPCC e FAP, colonscopia ogni 1 o 2 anni.** |
* FOBT è una modalità di follow-up appropriata per questo gruppo. Il FOBT non dovrebbe essere usato fino a 10 anni dopo l’ultima colonscopia per il paziente con polipo iperplastico. Tutti gli altri gruppi a rischio di cui sopra non dovrebbero essere seguiti con FOBT.
** Gli individui con HNPCC o FAP dovrebbero essere indirizzati al Programma di Cancro Ereditario presso la BC Cancer Agency per la valutazione, la consulenza e, se appropriato, il test genetico.
Resezione post-cancro
L’obiettivo del follow-up dopo la resezione è di identificare la malattia ricorrente o le metastasi e di rilevare successivi adenomi. Queste raccomandazioni sono generalmente basate sul consenso degli esperti. Ai pazienti con co-morbilità significative, età molto avanzata o aspettativa di vita limitata a 5 anni non viene offerta di routine la sorveglianza.
Visite di follow-up con il medico di famiglia
L’anamnesi mirata e l’esame fisico sono raccomandati ogni 3-6 mesi per 2 anni, e poi ogni 6 mesi per un totale di 5 anni.5,6 Si raccomanda che ogni visita di follow-up includa:
- Anamnesi per ottenere sintomi gastrointestinali e costituzionali, compreso lo stato nutrizionale.
- Esame fisico con particolare attenzione all’addome, valutazione epatica e rettale (o ispezione e palpazione perineale in quei pazienti che hanno avuto una resezione addominale perineale).
- Indagini di laboratorio di routine, come la chimica epatica, in assenza di sintomi non sono utili.
Controversie nella cura
Aspirina (& altri FANS) ha dimostrato di ridurre l’incidenza di successivi adenomi colorettali e cancro, ma a causa dei potenziali effetti avversi non è attualmente raccomandata.7
Marcatori tumorali
Un test dell’antigene carcinoembrionale (CEA) è raccomandato alla diagnosi di CRC e ripetuto per monitorare i livelli crescenti di CEA (almeno il raddoppio) che possono indicare metastasi epatiche o polmonari. I pazienti eleggibili per la sorveglianza con CEA sono quelli con tumori allo stadio II o III (cioè, tumore attraverso la parete intestinale o metastatico ai linfonodi locoregionali). A questi pazienti viene offerto il CEA ogni 3 mesi per i primi 3 anni e ogni 6 mesi durante gli anni 4 e 5. Nessun CEA è richiesto oltre i 5 anni.
Immagini e radiografie
L’imaging del fegato, tramite ecografia o TAC (preferibile la TAC),10,11 è raccomandato ogni 6 mesi per i primi 3 anni, poi una volta all’anno per altri 2 anni.12 Per quelli con tumori in stadio avanzato o sottoposti a chemioterapia, seguire le raccomandazioni dell’oncologo.5,13 La TAC di routine non è raccomandata oltre i 5 anni.
Ci sono poche prove che dimostrino un beneficio di sopravvivenza per la radiografia del torace di routine per i pazienti sottoposti a resezione CRC.14 Una TAC del torace è raccomandata ogni 12 mesi per i primi 3 anni nei casi di cancro avanzato o di cancro al retto.5,6
Colonscopia
I pazienti con CRC dovrebbero essere sottoposti a una colonscopia completa per la rimozione del cancro e dei polipi prima o entro 12 mesi dalla resezione chirurgica del tumore colorettale. Una colonscopia dovrebbe seguire un anno dopo la resezione o la colonscopia di schiarimento.4,6 Se la colonscopia di un anno è normale, la colonscopia successiva dovrebbe essere eseguita tra 3 anni; se quei risultati sono normali, la colonscopia successiva dovrebbe essere eseguita tra 5 anni4,6 per cercare un’altra neoplasia colorettale primaria o polipi adenomatosi. Dopo la colonscopia di un anno, gli intervalli tra le colonscopie successive possono essere accorciati se c’è evidenza di HNPCC o se i risultati dell’adenoma giustificano una colonscopia anticipata.
L’esecuzione del FOBT non è necessaria nei pazienti sottoposti a sorveglianza colonscopica.9
 TOP
TOP
Sorveglianza dopo 5 anni
Si raccomanda una sorveglianza continua con una colonscopia ogni 5 anni. Non c’è posto per il FOBT in questa popolazione.
 TOP
TOP
Risorse
- Jeffery M, Hickey BE, Hider PN. Strategie di follow-up per i pazienti trattati per il cancro colorettale non metastatico. Cochrane Database of Systematic Reviews 2007, Issue 1.
- American Society of Gastrointestinal Endoscopy. Linea guida ASGE: screening e sorveglianza del cancro colorettale. Gastrointest Endosc. 2006;63:546-57.
- Zauber AG, Winawer SJ, O’Brien MJ, et al. Polipectomia colonoscopica e prevenzione a lungo termine delle morti per cancro colorettale. NEJM. 2012;366:687-696.
- Brooks DD, Winawer SJ, Rex DK, et al. sorveglianza colonscopia dopo polipectomia e resezione del cancro colorettale. Am Fam Physician. 2008;77(7):995-1002.
- Desch CE, Benson AB, Somerfield MR, et al. Colorectal cancer surveillance: 2005 update of an American Society of Clinical Oncology practice guideline. J Clin Oncol. 2005;23:8512-8519.
- National Comprehensive Cancer Network®. NCCN Guidelines™ Versione 3.2012: Cancro del colon. c2012 . Disponibile da http://www.nccn.org/clinical.asp
- Din FV, Theodoratou E, Farrington SM, et al. Effect of aspirin and NSAIDs on risk and survival from colorectal cancer. Gut 2010;59:1670-1679.
- Locker GY, Hamilton S, Harris J, et al. ASCO 2006 update of recommendations for the use of tumor markers in gastrointestinal cancer. J Clin Oncol. 2006;24(33):5313-27.
- Winawer SJ, Zauber AG, Fletcher RH, et al. Guidelines for Colonoscopy surveillance after polypectomy: A concensus update by the US Multi-Society Task Force on Colorectal Cancer and the American Cancer Society. CA Cancer J Clin. 2006;56:143-159.
- Kinkel K, Lu Y, Both M, et al. Rilevamento di metastasi epatiche da tumori del tratto gastrointestinale utilizzando metodi di imaging non invasivo (US, CT, MRI, PET): una meta-analisi. Radiology 2002;224:748-756.
- Miles K, Burkill G. Colorectal cancer: Imaging di sorveglianza dopo la resezione del tumore primario. Cancer Imaging 2007;7:S143-S149.
- Figueredo A, Rumble RB, Maroun J, et al. Follow-up dei pazienti con cancro colorettale resecato curativamente: Una linea guida pratica. BMC Cancer. 2003;3:26.
- Pfister DG, Benson AB, and Somerfield MR. Strategie di sorveglianza dopo il trattamento curativo del cancro colorettale. N Engl J Med. 2004;350:2375-2382.
- Gan S, Wilson K, Hollington P. Surveillance of patients following surgery with curative intent for colorectal cancer. World J Gastroenterol. 2007;13(28):3816-3823.
Risorse
- BC Cancer Agency, Follow-up Program after Colorectal Cancer Treatments,www.bccancer.bc.ca/books/Documents/Gastrointestinal/PatientBrochureFollowupProgramafterColorectalCance.pdf
- HealthlinkBC – Informazioni sanitarie, servizi di traduzione e dietisti, www.healthlinkbc.ca
- Canadian Cancer Society, www.cancer.ca
- Colorectal Cancer Association of Canada, www.colorectal-cancer.ca
- Colon Cancer Canada, www.coloncancercanada.ca
Documenti associati
- Guida per il paziente (PDF, 504KB)
- Sommario della linea guida (PDF, 194KB)
- BCGuidelines.ca – Colorectal Screening for Cancer Prevention in Asymptomatic Patients (2013)
Questa linea guida è basata su evidenze scientifiche attuali alla data di entrata in vigore.
Questa linea guida è stata sviluppata dal Comitato Consultivo Linee Guida e Protocolli, approvata dalla British Columbia Medical Association, e adottata dalla Medical Services Commission.
 TOP
TOP
|
I principi del Comitato Consultivo Linee Guida e Protocolli sono:
|
Disclaimer Le linee guida per la pratica clinica (le “linee guida”) sono state sviluppate dal Comitato consultivo per le linee guida e i protocolli per conto della Commissione dei servizi medici. Le linee guida hanno lo scopo di fornire una comprensione di un problema clinico e delineare uno o più approcci preferiti per l’indagine e la gestione del problema. Le linee guida non sono intese come un sostituto per il consiglio o il giudizio professionale di un operatore sanitario, né sono intese come l’unico approccio alla gestione dei problemi clinici. Non possiamo rispondere ai pazienti o agli avvocati dei pazienti che richiedono consigli su questioni relative alle condizioni mediche. Se hai bisogno di consigli medici, per favore contatta un operatore sanitario.
 TOP
TOP