Coronaire arteriële ectasie: een dilemma voor interventiecardiologen
Ectasie van de kransslagader wordt gedefinieerd als een plaatselijke of diffuse verwijding van het lumen van een kransslagader. Coronaire arteriële ectasie wordt goed herkend, maar is een zeldzame bevinding die bij diagnostische coronaire angiografie wordt aangetroffen. Coronaire arteriële ectasie vertegenwoordigt een vorm van atherosclerotische coronaire hartziekte, gezien bij 1,4-4,9% van de patiënten die coronaire angiografie ondergaan. Het kan een geïsoleerde bevinding zijn, of in combinatie met stenotische laesies.
De classificatie van coronaire arteriële ectasie is onderverdeeld in vier groepen: Type 1: Diffuse ectasie van twee of drie vaten, Type 2: Diffuse ectasie in één vat en gelokaliseerde ziekte in een ander vat, Type 3: Diffuse ectasie in slechts één vat, en Type 4: Gelokaliseerde of segmentale betrokkenheid.
Deze casus maakt duidelijk hoe moeilijk het is een beslissing te nemen over het stenteren van kransslagaders met ectasie en atherosclerose. De extra uitdaging is of het voordeel van antistolling met warfarine opweegt tegen het bloedingsrisico. De aanpak van de behandeling is vaak dubbelzinnig, en kan een vervelende klinische vraag zijn, zoals geïdentificeerd in onze casuspresentatie.
Keywords
Coronaire arteriële ectasie, Coronair aneurysma, Trombus, Stenting, Anticoagulatie
Inleiding
Coronaire arteriële ectasie (CAE) wordt gedefinieerd als een gelokaliseerde, of diffuse verwijding van het lumen van de kransslagader die de grootste diameter van een aangrenzend normaal kransslagadervat met een factor 1,5 overschrijdt. CAE wordt goed herkend, maar is een zeldzame bevinding die bij diagnostische coronaire angiografie wordt aangetroffen. De classificatie van CAE wordt in vier groepen verdeeld: Type 1: Diffuse ectasie van twee of drie vaten, Type 2: Diffuse ectasie in één vat en gelokaliseerde ziekte in een ander vat, Type 3: Diffuse ectasie in slechts één vat, en Type 4: Gelokaliseerde of segmentale betrokkenheid .
De term ‘ectasia’ verwijst naar diffuse verwijding van een kransslagader, terwijl focale coronaire verwijding ‘een coronair aneurysma’ wordt genoemd . De precieze pathofysiologie van CAE is onbekend. CAE is een anatomische variant en een fenotypische uitdrukking van coronaire hartziekte die zich kan presenteren met myocardiale ischemie of coronair syndroom. De incidentie varieert tussen 1,2-4,9% . Het CASS-register vond CAE in 4,9% van de coronaire angiogrammen. Onze groep classificeert CAE als klein (vaatgrootte 8 m). CAE wordt gedefinieerd als een kransslagader lumen verwijding met een diameter van 1,5 maal de aangrenzende normale kransslagader op basis van CASS register .
Etiologie
De etiologie van CAE kan raadselachtig zijn. Atherosclerose wordt beschouwd als de belangrijkste etiologische oorzaak die verantwoordelijk is voor meer dan 50% van de gevallen bij volwassenen, terwijl de ziekte van Kawasaki de meest voorkomende oorzaak is bij kinderen en jonge volwassenen. De histologie van atherosclerose en ectasie zijn vergelijkbaar. Het mechanisme van de luminale verwijding in sommige atherosclerotische vaten is niet eenduidig; atherosclerose veroorzaakt meestal een vernauwing van het vaatlumen. Luminale verwijding als gevolg van arteriële remodellering van bepaalde plaques resulteert in expansie van de media en het externe elastische membraan. Deze voorgestelde methode van arteriële remodellering zou werkzaam kunnen zijn in het geval van CAE.
Intravasculaire echografie laat zien dat arteriële remodellering bidirectioneel kan zijn, afhankelijk van expansie of contractie van het externe elastische membraan. CAE wordt verondersteld een overdreven expansieve remodellering van het externe elastische membraan te zijn, resulterend in luminale expansie. Enzymatische degradatie van de extracellulaire matrix door matrixmetalloproteïnasen en andere lytische enzymen en het dunner worden van de tunica media in verband met ernstige chronische ontsteking wordt beschouwd als de voornaamste pathogenese van de expansieve remodellering. CAE is ook gerelateerd aan apicale HCM met hoge wandspanning. De vorming van aneurysma’s kan worden waargenomen na percutane coronaire interventies, waaronder ballonangioplastie, stentplaatsing en atherectomie. Het mechanisme wordt geacht te zijn beschadiging van de media van het bloedvat.
Diagnose
Coronaire angiografie is de gouden standaard bij het stellen van de diagnose CAE. Intravasculaire echografie (IVUS) is van cruciaal belang voor de evaluatie van luminale kenmerken en pathologieën. Verstoringen in de coronaire flow en washout komen vaak voor bij CAE en zijn gerelateerd aan de ernst van de ectasie. Tekenen van stagnerende doorstroming zijn onder meer: Vertraagde antegrade contrastvulling, segmentale terugstroming, en stasis in het ectatische coronaire segment .
Clinische betekenis
Symptomen kunnen geassocieerd zijn met concomitante coronaire ziekte, ziekte van Kawasaki, of bindweefselziekte. De meeste patiënten zijn asymptomatisch. Patiënten met CAE kunnen zich presenteren met angina, positieve inspanningstesten, en acuut coronair syndroom. Verminderde coronaire flow, of stagnatie van de bloedstroom, kan door inspanning veroorzaakte angina veroorzaken zonder coëxistente stenotische coronaire hartziekte. Vorming van intracoronaire trombus en dissipatie van emboli distaal kan de trigger zijn van het acuut coronair syndroom, dat versneld wordt door stagnerende doorstroming in het ectatische coronaire segment. CAE is vatbaar voor vasospasme, dat angina of acuut coronair syndroom kan uitlokken. Bij mensen jonger dan 50 jaar zou CAE aanleiding moeten geven tot bezorgdheid over bindweefselaandoeningen en vasculitiden.
Prognose
De prognose voor CAE is direct gerelateerd aan de ernst van gelijktijdig optredend coronair vaatlijden. CAE met onderliggende coronaire hartziekte is een kwaadaardige combinatie met een verhoogde kans op ongunstige cardiale gebeurtenissen. Geïsoleerde CAE draagt nog steeds het risico van myocardischemie en infarcten in zich. Type 1 en type 2 CAE dragen een hoger risico dan type 3 en type 4 CAE. Er zijn geen gegevens bekend die een verband aantonen tussen de diameter van een slagader en het resultaat.
Behandeling
Behandeling van CAE is onzeker omdat de zeldzaamheid van CAE grote gerandomiseerde trials verhindert waarin verschillende behandelmethoden worden vergeleken. Wanneer er naast CAD ook sprake is van intensieve modificatie van primaire en secundaire risicofactoren is dat verplicht.
Behandeling van geïsoleerde CAE in het geval van angina of myocardischemie omvat ASA, statine, en anti-ischemische medicatie. Bij acute coronaire syndromen die gepaard gaan met CAE kunnen trombolyse, toediening van heparine en glycoproteïne 2b/3a-receptorremmers nodig zijn. Trombusaspiratie kan nodig zijn tijdens primaire PCI. Percutane en chirurgische interventies zijn vaak nodig bij patiënten met CAE en stenotische laesies waar angina aanhoudt ondanks maximale medische therapie. Optimale stent dimensionering, verkeerde plaatsing, en embolisatie van stents, vroege stent trombose, en restenose achtervolgen stenting procedures .
Lange-termijn antistolling is een omstreden onderwerp zonder gerandomiseerde studies om voordeel te verlenen. Het voordeel van antiplaatjes moet worden afgewogen tegen het risico van bloedingen.
Geval
Een 51-jarige Afro-Amerikaanse man meldde zich bij de spoedeisende hulp met pijn op de borst. Hij bleek een verhoogd troponinegehalte te hebben. Het troponinegehalte in het bloed was 0,45 (
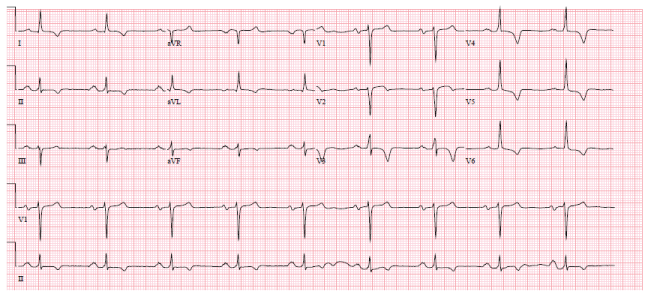 Figuur 1: Sinusritme, linkeras, en geïnverteerde t-golven 1, 2 aVL, V 3-6. Figuur 1
Figuur 1: Sinusritme, linkeras, en geïnverteerde t-golven 1, 2 aVL, V 3-6. Figuur 1
Vier jaar eerder had de patiënt een acute occlusie van zijn proximale linker anterieur descenderende kransslagader (LAD) doorgemaakt. Hij onderging trombectomie en proximale LAD stenting (figuur 2a en figuur 2b).
 Figuur 2: a) Coronair angiogram LAO view revealing occluded proximal LAD (2014); b) Coronair angiogram RAO post trombectomie en plaatsing van een 4.0*22 resolute stent (2014). Bekijk afbeelding 2
Figuur 2: a) Coronair angiogram LAO view revealing occluded proximal LAD (2014); b) Coronair angiogram RAO post trombectomie en plaatsing van een 4.0*22 resolute stent (2014). Bekijk afbeelding 2
Tijdens de angiografie werd CAE type 1 vastgesteld. De rechter kransslagader (RCA), Circumflex coronaire slagader (Cf) en LAD waren alle grote luminale vaten consistent met coronaire arteriële ectasie. (Figuur 3 en Figuur 4) De patiënt had een symptomatische episode van ventriculaire tachycardie die hemodynamisch compromitterend was en werd beheerd met cardioversie. De patiënt herstelde en werd gedurende 18 maanden behandeld met ASA en ticagrelor en ging daarna over op alleen ASA. Hij bleef actief en vrij van cardiovasculaire symptomen.
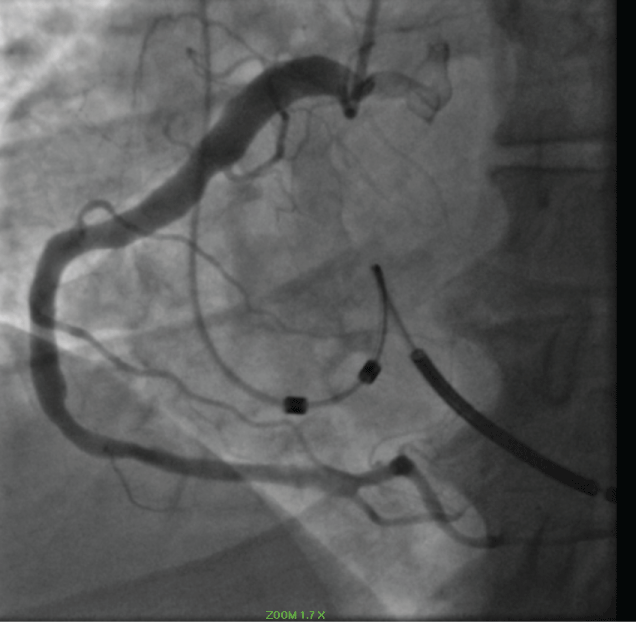 Figuur 3: Ectatische rechter kransslagader. Bekijk figuur 3
Figuur 3: Ectatische rechter kransslagader. Bekijk figuur 3
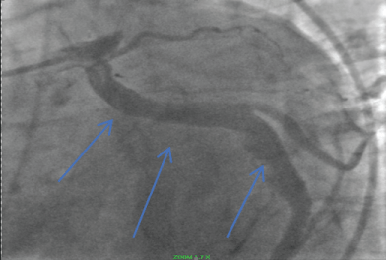 Figuur 4: Ectatische circumflexe kransslagader (Blauwe pijlen). Bekijk figuur 4
Figuur 4: Ectatische circumflexe kransslagader (Blauwe pijlen). Bekijk figuur 4
Vorige medische voorgeschiedenis: De patiënt heeft een geschiedenis van gen-negatieve hypertrofische cardiomyopathie (HCM). In 1983 op de leeftijd van 16 jaar had hij een syncopale episode tijdens het spelen van basketbal en werd geïdentificeerd om HCM hebben door echocardiografie (figuur 5, figuur 6, figuur 7 en figuur 8). In 2002 had de patiënt een andere syncopale episode werd vastgesteld dat niet-onderhoudende ventriculaire tachycardie op Holter monitoring hebben. Hij liet een ICD plaatsen. Hij had hypertensie, coronaire hartziekte, HCM, hyperlipidemie, syncope, NSVT en post-myocardinfarct VT dat werd behandeld met shocktherapie.

Figuur 5: De parasternale lange as van de LV onthult een septum van 17 mm bij een patiënt met HCM. Bekijk figuur 5
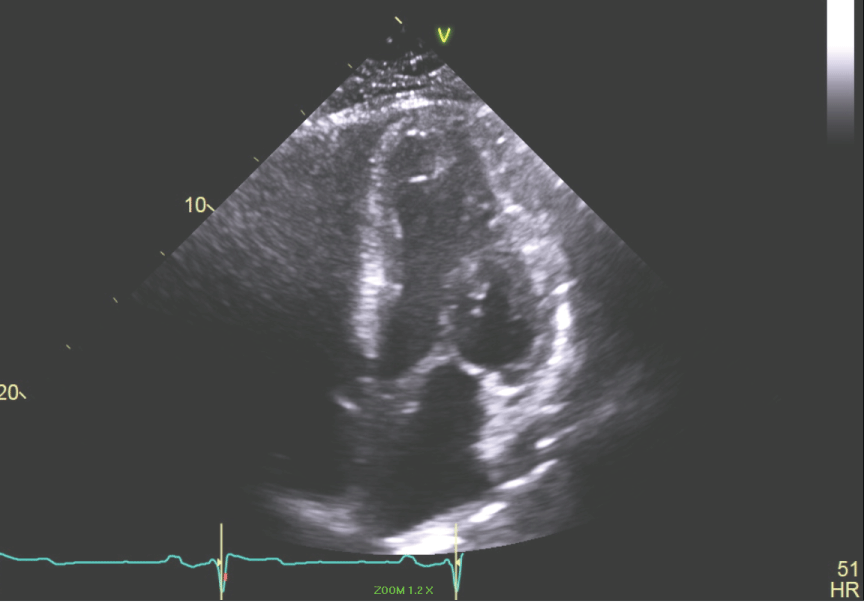 Figuur 6: Apicaal 4-kamer aanzicht van de LV toont kleine LV holte. Bekijk figuur 6
Figuur 6: Apicaal 4-kamer aanzicht van de LV toont kleine LV holte. Bekijk figuur 6
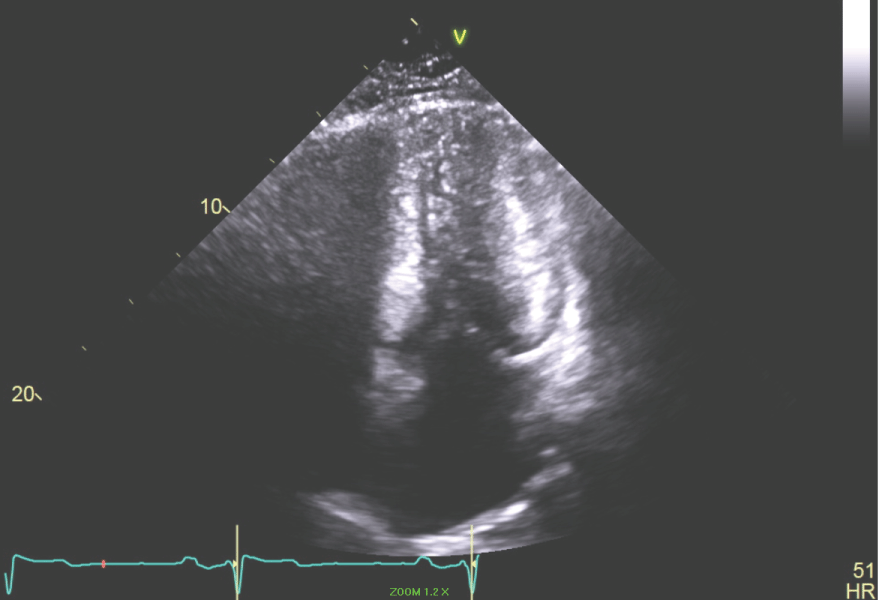 Figuur 7: Apicaal 4-kameraanzicht van de LV toont de eindsystolische dimensie met LV-holte obliteratie. Bekijk figuur 7
Figuur 7: Apicaal 4-kameraanzicht van de LV toont de eindsystolische dimensie met LV-holte obliteratie. Bekijk figuur 7
 Figuur 8: Piek systolische spanning van de LV onthult vermindert anterior, mid, en inferieure septale spanning. Bekijk figuur 8
Figuur 8: Piek systolische spanning van de LV onthult vermindert anterior, mid, en inferieure septale spanning. Bekijk figuur 8
Familiegeschiedenis: Zijn vader stierf op 56-jarige leeftijd aan een myocardinfarct en zijn moeder kreeg op 56-jarige leeftijd een coronaire bypass.
Lichamelijk onderzoek: Een goed ontwikkelde zwarte man met een bloeddruk van 130/70 mmHg en een polsslag van 48 bpm. JVP: normaal, carotis upstroke: Normale S1, S2, S4, en 1/6 systolische ejectieruis, en palpabele pulsen van de bovenste en onderste ledematen.
De presentatie in 2018 was consistent met een NSTEMI. Coronaire angiografie onthulde een patent RCA (figuur 9).
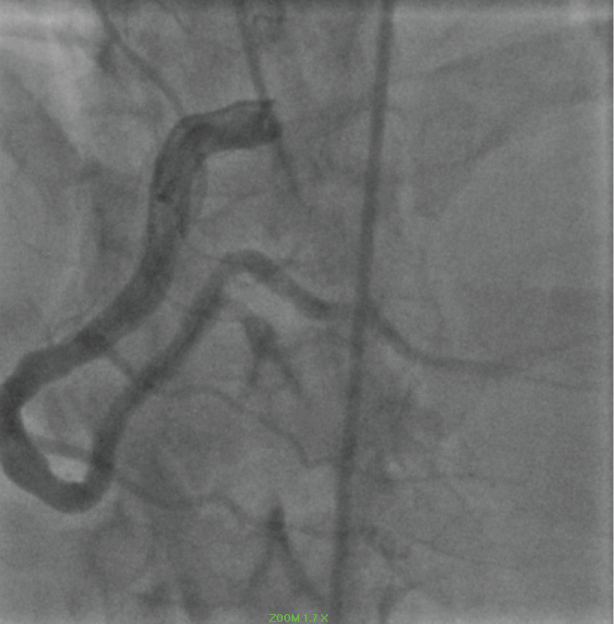 Figuur 9: Ectatisch RCA. Bekijk afbeelding 9
Figuur 9: Ectatisch RCA. Bekijk afbeelding 9
Trombus werd geïdentificeerd in een ectatische circumflexe coronaire slagader (afbeelding 10).
 Afbeelding 10: Circumflex trombus: rode omlijning 2018. Bekijk figuur 10
Afbeelding 10: Circumflex trombus: rode omlijning 2018. Bekijk figuur 10
Trombus werd geïdentificeerd in de LAD (figuur 11).
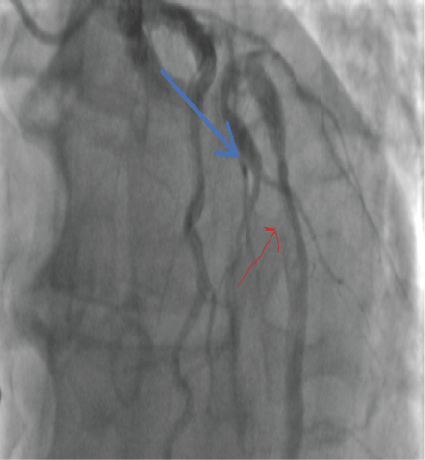
Figuur 11: LAD stolsel (blauwe pijl) 2018. Bekijk figuur 11
De patiënt werd gedurende 72 uur behandeld met aspirine en ticagrelor. De hoop was om de trombus op te lossen en de mate van onderliggende atherosclerose te bepalen.
Vervolgangiografie toonde aan dat de trombuslast in de circumflex en LAD onveranderd was. De patiënt had geen verdere klinische symptomen. Aspirine werd voortgezet en heparine werd gestart. Bovendien werd na bespreking van de risico’s en voordelen een warfarinetherapie gestart. Toen de INR 2,5 was, werd de patiënt ontslagen voor follow-up.
Discussie
Behandelingsopties voor CAE omvatten risicofactormodificatie, anti-ischemische therapie, ASA, en antitrombotische therapie. Veel auteurs bevelen chronische antistolling aan, maar geen enkel gerandomiseerd onderzoek toont het voordeel hiervan bij CAE aan. Het verwachte voordeel moet worden afgewogen tegen het risico van bloedingen.
In dit geval gaf de recidiverende trombusvorming in ectatische kransslagaders type 1 de patiënt een hoog risico op recidiverende ischemie en myocardinfarct. Het hoge risicoprofiel van deze patiënt maakte de erkenning van bloedingscomplicaties bij behandeling met warfarine aanvaardbaar. De patiënt werd ontslagen met een plan voor zorgvuldige controle van zijn INR en klinische symptomen. Een nucleaire stress test werd geregeld voor 6 weken.
Dit geval verduidelijkt de uitdagende besluitvorming in verband met het stenteren van kransslagaders met ectasie en atherosclerose en het gebruik van warfarine voor antistolling om coronaire trombusvorming te voorkomen. De behandeling van coronaire arteriën met ectasie en atherosclerose is een moeilijke klinische vraag, zoals blijkt uit onze casus. Momenteel moeten deze beslissingen op individuele basis worden genomen.
Belangenconflicten
Er zijn geen belangenconflicten.
Erkenning
Geen erkenningen.
- AR Zeina, D Sharif, J Blinder, Rosenschein U, Barmeir E (2007) Noninvasive assessment of coronary artery using multidetector computed tomography. Coron Artery Dis 18: 175-180.
- S Mavrogeni (2010) Coronaire arteriële ectasie: Van diagnose tot behandeling. Hellenic J Cardiol 51: 158-163.
- PS Swaye, LD Fisher, P Litwin, PA Vignola, MP Judkins, et al. (1983) Aneurysmal coronary artery disease. Circulation 67: 134-138.
- Díaz-Zamudio M, Bacilio-Pérez U, Herrera-Zarza MC, Meave-González A, Alexanderson-Rosas E, et al. (2009) Coronaire arteriële aneurysma’s en ectasieën: De rol van coronaire CT-angiografie. Radiographics 29: 1939-1954.
- AP Antoniadis, YS Chatzizsis, GD Giannoglou (2008) Pathogenetische mechanismen van coronaire ectasie. Int J Cardiol 130: 335-343.
- A Magginas, DV Cokkinos (2006) Coronaire arteriële ectasieën: Beeldvorming, functionele beoordeling en klinische implicaties. Eur Heart J 27: 1026-1031.
- Sayin T, Döven O, Berkalp B, Akyürek O, Güleç S, et al. (2001) Oefening-geïnduceerde myocardischemie bij patiënten met coronaire arteriële ectasie zonder obstructieve coronaire hartziekte. Int J Cardiol 78: 143-149.
- Zografos TA, Korovesis S, Giazitzoglou E, Kokladi M, Venetsanakos I, et al. (2013) Klinische en angiografische kenmerken van patiënten met coronaire arteriële ectasie. Int J Cardiol 167: 1536-1541.
- S Gulec, Y Atmaca, M Kilickap, Akyürek O, Aras O, et al. (2003) Angiographic assessment of myocardial perfusion in patients with isolated coronary artery ectasia. Am J Cardiol 91: 996-999.
- H Turnhan, E Yetkin (2007) Wat is de plausibele strategie voor het beheer van patiënten met geïsoleerde coronaire ectasie en myocardiale ischemie? Int J Cardiol 117: 285-286.
- Levine GN, Bates ER, Blankenship JC, Bailey SR, Bittl JA, et al. (2011) 2011 ACCF/AHA/SCAI Richtlijn voor Percutane Coronaire Interventie: een rapport van de American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines en de Society for Cardiovascular Angiography and Interventions. Circulation 124: e574-e651.