Ektazja tętnicy wieńcowej: dylemat kardiologa interwencyjnego
Ektazja tętnicy wieńcowej jest definiowana jako zlokalizowane lub rozsiane poszerzenie światła tętnicy wieńcowej. Ektazja tętnic wieńcowych jest dobrze poznana, ale rzadko spotykana podczas diagnostycznej koronarografii. Ektazja tętnicy wieńcowej jest formą miażdżycowej choroby wieńcowej, obserwowaną u 1,4-4,9% pacjentów poddawanych koronarografii. Może ona występować samodzielnie lub w połączeniu ze zmianami stenotycznymi.
Klasyfikacja ektazji tętnic wieńcowych jest podzielona na cztery grupy: Typ 1: rozlana ektazja dwóch lub trzech naczyń, Typ 2: rozlana ektazja w jednym naczyniu i zlokalizowana choroba w innym naczyniu, Typ 3: rozlana ektazja tylko w jednym naczyniu oraz Typ 4: zlokalizowane lub segmentalne zajęcie.
Ten przypadek pokazuje, jak trudne jest podejmowanie decyzji dotyczących stentowania tętnic wieńcowych z ektazją i miażdżycą. Dodatkowym wyzwaniem jest ustalenie, czy korzyść z antykoagulacji warfaryną przewyższa ryzyko krwawienia. Podejście do leczenia jest często niejednoznaczne i może stanowić kłopotliwe zagadnienie kliniczne, co pokazano w przedstawionym przez nas przypadku.
Słowa kluczowe
Ektazja tętnicy wieńcowej, tętniak tętnicy wieńcowej, skrzeplina, stentowanie, antykoagulacja
Wprowadzenie
Ektazja tętnicy wieńcowej (CAE) jest definiowana jako zlokalizowane lub rozsiane poszerzenie światła tętnicy wieńcowej przekraczające 1,5-krotnie największą średnicę przylegającego prawidłowego naczynia wieńcowego. CAE jest dobrze poznanym, ale rzadko spotykanym zjawiskiem podczas diagnostycznej koronarografii. Klasyfikacja CAE dzieli się na cztery grupy: Typ 1: Rozległa ektazja dwóch lub trzech naczyń, Typ 2: Rozległa ektazja w jednym naczyniu i zlokalizowana choroba w innym naczyniu, Typ 3: Rozległa ektazja tylko w jednym naczyniu i Typ 4: Zlokalizowane lub segmentalne zajęcie.
Termin „ektazja” odnosi się do rozproszonego poszerzenia tętnicy wieńcowej, podczas gdy ogniskowe poszerzenie tętnicy wieńcowej nazywane jest „tętniakiem wieńcowym”. Dokładna patofizjologia CAE nie jest znana. CAE jest anatomicznym wariantem i fenotypowym wyrazem choroby wieńcowej, która może przebiegać z niedokrwieniem mięśnia sercowego lub zespołem wieńcowym. Częstość występowania waha się w granicach 1,2-4,9%. W rejestrze CASS stwierdzono CAE w 4,9% koronarografii. Nasza grupa klasyfikuje CAE jako małe (wielkość naczynia 8 m). CAE jest zdefiniowane jako poszerzenie światła tętnicy wieńcowej o średnicy 1,5 razy większej niż średnica sąsiedniej prawidłowej tętnicy wieńcowej na podstawie rejestru CASS .
Etiologia
Etiologia CAE może być enigmatyczna. Miażdżyca jest uważana za główną przyczynę etiologiczną odpowiedzialną za ponad 50% przypadków u dorosłych, podczas gdy choroba Kawasaki jest najczęstszą przyczyną u dzieci i młodych dorosłych. Obraz histologiczny miażdżycy i ektazji jest porównywalny. Mechanizm poszerzenia światła naczynia w niektórych naczyniach miażdżycowych jest niejednoznaczny; miażdżyca zwykle powoduje zwężenie światła naczynia. Poszerzenie światła naczynia w wyniku remodelingu niektórych blaszek miażdżycowych powoduje rozszerzenie błony środkowej i zewnętrznej błony sprężystej. Ta proponowana metodologia remodelingu tętnic może być skuteczna w przypadku CAE.
Wewnątrznaczyniowa ultrasonografia ujawnia , że tętniczy remodeling może być dwukierunkowy zależny od ekspansji albo kurczenia się zewnętrznej elastycznej błony. Uważa się, że CAE jest przesadnie ekspansywnym remodelingiem zewnętrznej błony elastycznej, powodującym rozszerzenie światła naczynia. Enzymatyczna degradacja macierzy zewnątrzkomórkowej przez metaloproteinazy i inne enzymy lityczne oraz ścieńczenie błony środkowej związane z ciężkim, przewlekłym stanem zapalnym jest uważane za główną przyczynę ekspansywnego remodelingu. CAE jest również związane z koniuszkową HCM z wysokim napięciem ściany. Tworzenie się tętniaków może być obserwowane po przezskórnych interwencjach wieńcowych, takich jak angioplastyka balonowa, zakładanie stentów i aterektomia. Uważa się, że mechanizm jest związany z uszkodzeniem mediów naczynia krwionośnego.
Diagnoza
Angiografia wieńcowa jest złotym standardem w diagnozowaniu CAE. Wewnątrznaczyniowa ultrasonografia (IVUS) ma kluczowe znaczenie dla oceny cech luminalnych i patologii. Zakłócenia w przepływie wieńcowym i wypłukiwanie są powszechne w CAE i są związane z ciężkością ektazji. Objawy zastoju przepływu obejmują: Opóźnione wypełnienie kontrastem antegrade, segmentalny przepływ wsteczny i zastój w ektatycznym segmencie wieńcowym .
Znaczenie kliniczne
Objawy mogą być związane z towarzyszącą chorobą wieńcową, chorobą Kawasaki lub chorobą tkanki łącznej. Większość pacjentów jest bezobjawowa. Pacjenci z CAE mogą mieć dławicę piersiową, dodatnie wyniki testów wysiłkowych i ostry zespół wieńcowy. Zmniejszony przepływ wieńcowy lub zastój krwi może powodować dławicę piersiową wywołaną wysiłkiem fizycznym bez współistniejącej zwężonej choroby wieńcowej. Tworzenie się skrzeplin wewnątrzwieńcowych i dystalne rozpraszanie zatorów może być czynnikiem wyzwalającym ostry zespół wieńcowy, który jest przyspieszany przez zastój przepływu w ektatycznym odcinku wieńcowym. CAE predysponuje do skurczu naczyń, który może wywoływać dławicę piersiową lub ostry zespół wieńcowy. U osób poniżej 50 roku życia CAE powinien budzić obawy związane z zaburzeniami tkanki łącznej i miażdżycą naczyń.
Prognoza
Prognoza dla CAE jest bezpośrednio związana z ciężkością współistniejącej choroby wieńcowej. CAE z towarzyszącą chorobą wieńcową jest złośliwym połączeniem o zwiększonym potencjale niekorzystnych zdarzeń sercowych. Izolowany CAE nadal niesie ze sobą ryzyko niedokrwienia mięśnia sercowego i zawału. CAE typu 1 i typu 2 obarczony jest większym ryzykiem niż CAE typu 3 i typu 4. Nie ma danych wskazujących na związek między średnicą tętnicy a wynikiem leczenia.
Leczenie
Zarządzanie CAE jest obarczone niepewnością, ponieważ rzadkość występowania CAE uniemożliwia przeprowadzenie dużych randomizowanych badań porównujących różne metody leczenia. W przypadku współistnienia CAD konieczna jest intensywna modyfikacja pierwotnych i wtórnych czynników ryzyka.
Postępowanie w przypadku izolowanego CAE z dławicą piersiową lub niedokrwieniem mięśnia sercowego obejmuje ASA, statynę i leki przeciwniedokrwienne. Ostre zespoły wieńcowe związane z CAE mogą wymagać trombolizy, podawania heparyny i inhibitorów receptora glikoproteinowego 2b/3a. Podczas pierwotnej PCI może być konieczne odsysanie skrzepliny. Interwencje przezskórne i chirurgiczne są często konieczne u pacjentów z CAE i zmianami stenotycznymi, u których dławica piersiowa utrzymuje się pomimo maksymalnej terapii medycznej. Optymalny dobór rozmiaru stentu, nieprawidłowe umiejscowienie i embolizacja stentów, wczesna zakrzepica w stencie i restenoza utrudniają zabiegi stentowania.
Długoterminowa antykoagulacja jest tematem dyskusyjnym, bez randomizowanych badań, które mogłyby przynieść korzyści. Korzyści z leczenia przeciwpłytkowego muszą być wyważone z ryzykiem krwotoku.
Przypadek
51-letni mężczyzna afroamerykański zgłosił się na izbę przyjęć z bólem w klatce piersiowej. Stwierdzono u niego podwyższony poziom troponiny. Poziom troponiny we krwi wynosił 0,45 (
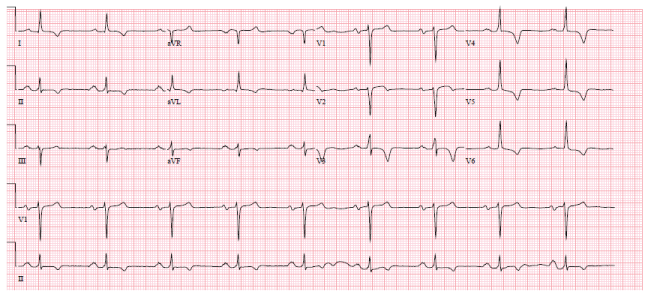 Rycina 1: Rytm zatokowy, lewa oś i odwrócone fale t 1, 2 aVL, V 3-6. Zobacz rycinę 1
Rycina 1: Rytm zatokowy, lewa oś i odwrócone fale t 1, 2 aVL, V 3-6. Zobacz rycinę 1
Cztery lata wcześniej u pacjenta wystąpiła ostra okluzja proksymalnej przedniej zstępującej lewej tętnicy wieńcowej (LAD). Poddano go trombektomii i stentowaniu proksymalnej LAD (Rycina 2a i Rycina 2b).
 Rycina 2: a) Widok LAO koronarografii ujawniający okluzję proksymalnej LAD (2014); b) Widok RAO koronarografii po trombektomii i założeniu stentu resolute 4,0*22 (2014). View Figure 2
Rycina 2: a) Widok LAO koronarografii ujawniający okluzję proksymalnej LAD (2014); b) Widok RAO koronarografii po trombektomii i założeniu stentu resolute 4,0*22 (2014). View Figure 2
Podczas angiografii rozpoznano CAE typu 1. Prawa tętnica wieńcowa (RCA), tętnica wieńcowa okalająca (Cf) i LAD były dużymi naczyniami o dużym świetle zgodnymi z ektazją tętnic wieńcowych. (Rycina 3 i Rycina 4) U pacjenta wystąpił objawowy epizod częstoskurczu komorowego, który był hemodynamicznie upośledzający i został opanowany przez kardiowersję. Pacjent wyzdrowiał i przez 18 miesięcy był leczony ASA i tikagrelorem, a następnie zmieniono leczenie na samo ASA. Pozostał aktywny i wolny od objawów sercowo-naczyniowych.
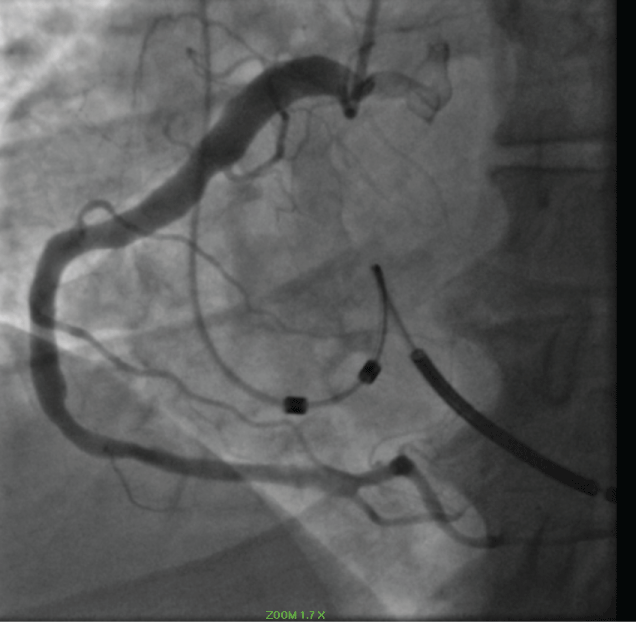 Rycina 3: Ektatyczna prawa tętnica wieńcowa. View Figure 3
Rycina 3: Ektatyczna prawa tętnica wieńcowa. View Figure 3
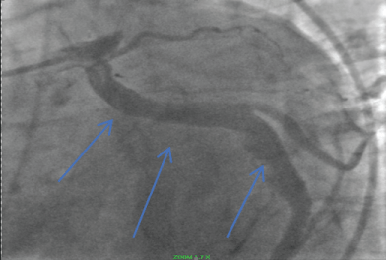 Rycina 4: Ektatyczna tętnica wieńcowa okalająca (niebieskie strzałki). View Figure 4
Rycina 4: Ektatyczna tętnica wieńcowa okalająca (niebieskie strzałki). View Figure 4
Past Medical History: Pacjent ma historię kardiomiopatii przerostowej (HCM) ujemnej w genach. W 1983 roku w wieku 16 lat miał epizod omdlenia podczas gry w koszykówkę i rozpoznano u niego HCM na podstawie badania echokardiograficznego (ryc. 5, ryc. 6, ryc. 7 i ryc. 8). W 2002 roku pacjent miał kolejny epizod synkopowy, a w badaniu holterowskim stwierdzono u niego nieutrwalony częstoskurcz komorowy. Założono mu ICD. U pacjenta stwierdzono nadciśnienie tętnicze, chorobę wieńcową, HCM, hiperlipidemię, omdlenia, NSVT i pozawałowy częstoskurcz komorowy, który kontrolowano za pomocą terapii wstrząsowej.
 Rycina 5: Projekcja przymostkowa osi długiej LV ujawniająca 17-milimetrową przegrodę międzykomorową u pacjenta z HCM. View Figure 5
Rycina 5: Projekcja przymostkowa osi długiej LV ujawniająca 17-milimetrową przegrodę międzykomorową u pacjenta z HCM. View Figure 5
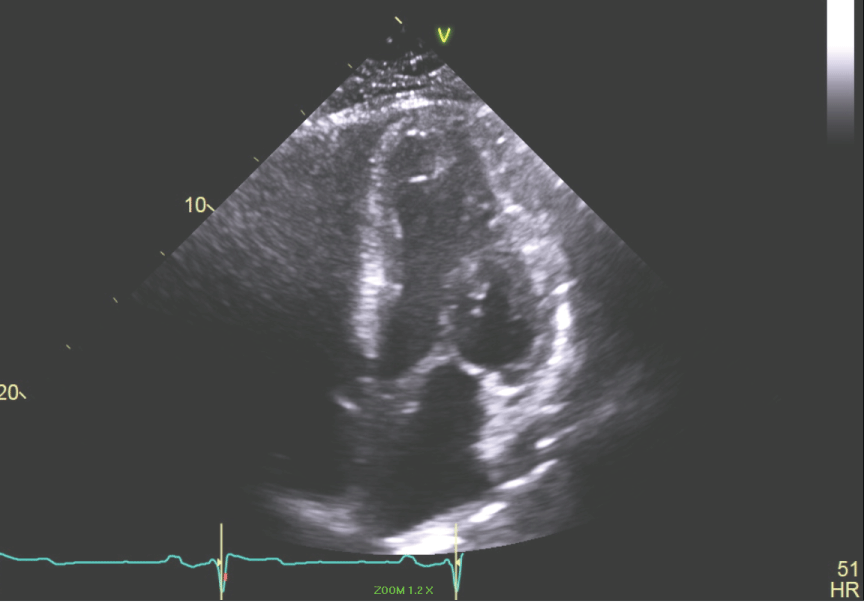 Rycina 6: Apical 4 chamber view of the LV showing small LV cavity. View Figure 6
Rycina 6: Apical 4 chamber view of the LV showing small LV cavity. View Figure 6
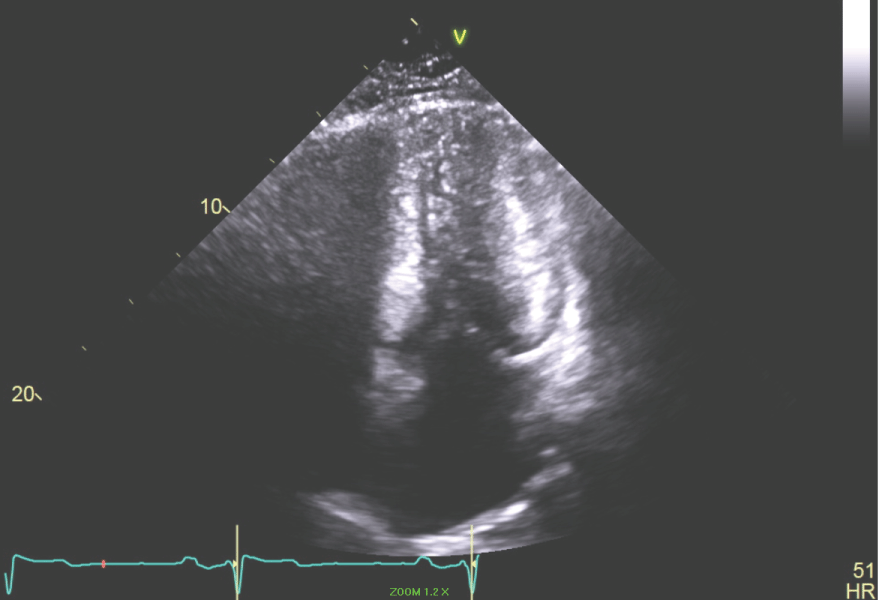 Rycina 7: Widok koniuszkowy 4-komorowy LV pokazujący wymiar końcowoskurczowy z zatarciem jamy LV. View Figure 7
Rycina 7: Widok koniuszkowy 4-komorowy LV pokazujący wymiar końcowoskurczowy z zatarciem jamy LV. View Figure 7
 Rycina 8: Szczytowe odkształcenie skurczowe LV ujawniające zmniejszające się odkształcenie przegrody przedniej, środkowej i dolnej. View Figure 8
Rycina 8: Szczytowe odkształcenie skurczowe LV ujawniające zmniejszające się odkształcenie przegrody przedniej, środkowej i dolnej. View Figure 8
Historia rodzinna: Był pozytywny dla przedwczesnej CAD z jego ojcem umierającym na zawał serca w wieku 56 lat i jego matką z pomostowaniem aortalno-wieńcowym w wieku 56 lat.
Badanie przedmiotowe: Dobrze rozwinięty, czarny mężczyzna z ciśnieniem krwi 130/70 mmHg i pulsem 48 uderzeń na minutę. JVP: normalne, udar tętnicy szyjnej: Prawidłowe S1, S2, S4 i 1/6 skurczowy szmer wyrzutowy oraz wyczuwalne tętno kończyn górnych i dolnych.
Prezentacja w 2018 roku była zgodna z NSTEMI. Angiografia wieńcowa ujawniła drożną RCA (Rycina 9).
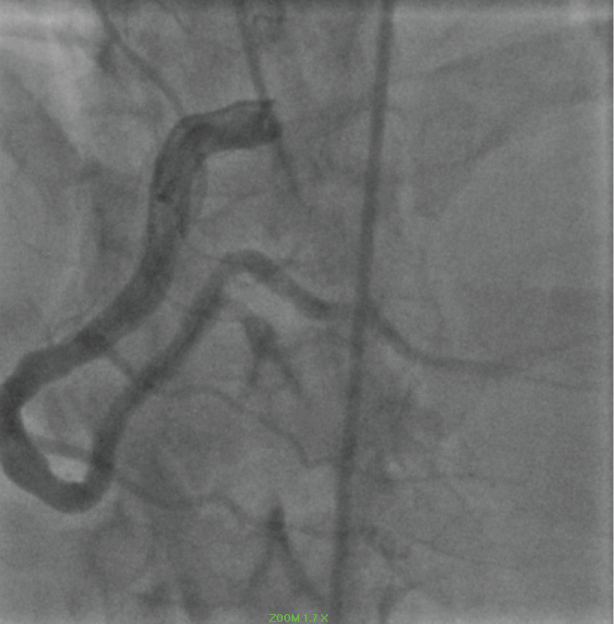 Rycina 9: Ektatyczna RCA. View Figure 9
Rycina 9: Ektatyczna RCA. View Figure 9
Zidentyfikowano skrzeplinę w ektatycznej tętnicy wieńcowej okalającej (Rysunek 10).
 Figure 10: Circumflex Thrombus: czerwony obrys 2018. View Figure 10
Figure 10: Circumflex Thrombus: czerwony obrys 2018. View Figure 10
Zidentyfikowano skrzeplinę w LAD (Rysunek 11).
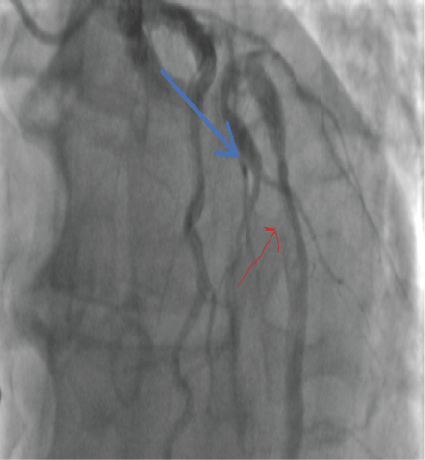
Rycina 11: Skrzeplina w LAD (niebieska strzałka) 2018 r. View Figure 11
Pacjent był leczony przez 72 godziny aspiryną i tikagrelorem. Nadzieją było rozpuszczenie skrzepliny i określenie stopnia miażdżycy leżącej u jej podłoża.
Kolejna angiografia wykazała, że obciążenie skrzeplinami w tętnicy okalającej i LAD było niezmienione. Pacjent nie miał już żadnych objawów klinicznych. Kontynuowano podawanie aspiryny i rozpoczęto podawanie heparyny. Dodatkowo, po omówieniu ryzyka i korzyści, rozpoczęto terapię warfaryną. Gdy INR wynosił 2,5, pacjent został wypisany do domu.
Dyskusja
Możliwości leczenia CAE obejmują modyfikację czynników ryzyka, terapię przeciw niedokrwieniu, ASA i leczenie przeciwzakrzepowe. Wielu autorów zaleca przewlekłą antykoagulację, jednak żadne badanie z randomizacją nie wykazało jej korzyści w CAE. Przewidywane korzyści należy zrównoważyć ryzykiem krwotoku.
W opisywanym przypadku nawracające tworzenie się skrzeplin w ektopowych tętnicach wieńcowych typu 1 narażało pacjenta na duże ryzyko nawrotu niedokrwienia i zawału serca. Profil wysokiego ryzyka tego pacjenta sprawił, że akceptowalne było uznanie powikłań krwotocznych terapii warfaryną. Pacjent został wypisany z planem starannego monitorowania INR i objawów klinicznych. Za 6 tygodni zaplanowano wykonanie jądrowej próby wysiłkowej.
Ten przypadek wyjaśnia, jak trudne jest podejmowanie decyzji związanych ze stentowaniem tętnic wieńcowych z ektazją i miażdżycą oraz stosowaniem warfaryny w leczeniu przeciwzakrzepowym w celu zapobiegania tworzeniu się skrzeplin w naczyniach wieńcowych. Leczenie ektazji tętnic wieńcowych z miażdżycą jest trudnym zagadnieniem klinicznym, jak to zostało przedstawione w naszym przypadku. Obecnie decyzje te muszą być podejmowane indywidualnie.
Konflikt interesów
Nie ma konfliktu interesów.
Podziękowania
Brak podziękowań.
- AR Zeina, D Sharif, J Blinder, Rosenschein U, Barmeir E (2007) Noninvasive assessment of coronary artery using multidetector computed tomography. Coron Artery Dis 18: 175-180.
- S Mavrogeni (2010) Coronary artery ectasia: Od rozpoznania do leczenia. Hellenic J Cardiol 51: 158-163.
- PS Swaye, LD Fisher, P Litwin, PA Vignola, MP Judkins, et al. (1983) Aneurysmal coronary artery disease. Circulation 67: 134-138.
- Díaz-Zamudio M, Bacilio-Pérez U, Herrera-Zarza MC, Meave-González A, Alexanderson-Rosas E, et al. (2009) Coronary artery aneurysms and ectasia: Role of coronary CT angiography. Radiographics 29: 1939-1954.
- AP Antoniadis, YS Chatzizsis, GD Giannoglou (2008) Pathogenetic mechanisms of coronary ectasia. Int J Cardiol 130: 335-343.
- A Magginas, DV Cokkinos (2006) Coronary artery ectasias: Obrazowanie, ocena czynnościowa i implikacje kliniczne. Eur Heart J 27: 1026-1031.
- Sayin T, Döven O, Berkalp B, Akyürek O, Güleç S, et al. (2001) Exercise-induced myocardial ischemia in patients with coronary artery ectasia without obstructive coronary artery disease. Int J Cardiol 78: 143-149.
- Zografos TA, Korovesis S, Giazitzoglou E, Kokladi M, Venetsanakos I, et al. (2013) Clinical and angiographic characteristics of patients with coronary artery ectasia. Int J Cardiol 167: 1536-1541.
- S Gulec, Y Atmaca, M Kilickap, Akyürek O, Aras O, et al. (2003) Angiographic assessment of myocardial perfusion in patients with isolated coronary artery ectasia. Am J Cardiol 91: 996-999.
- H Turnhan, E Yetkin (2007) What is the plausible strategy for the management of patients with isolated coronary ectasia and myocardial ischemia? Int J Cardiol 117: 285-286.
- Levine GN, Bates ER, Blankenship JC, Bailey SR, Bittl JA, et al. (2011) 2011 ACCF/AHA/SCAI Guideline for Percutaneous Coronary Intervention: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines and the Society for Cardiovascular Angiography and Interventions. Circulation 124: e574-e651.
.