Siete años de picor: un caso de sarna con costra
Informe de un caso
Un hombre de 48 años acudió a nuestra consulta de dermatología con prurito de 11 años de duración que empeoraba por la noche. Había sido seguido en una clínica diferente durante varios años y fue tratado sin éxito con permetrina tópica y antihistamínicos orales en múltiples ocasiones para la sarna. También había sido tratado de forma intermitente por dermatitis de contacto con esteroides tópicos y sistémicos, que tampoco le aliviaron. Justo antes de su presentación, la esposa del paciente y su hijo de 8 años habían buscado atención médica en nuestra institución por prurito crónico y niveles elevados de IgE. Habían sido tratados sin éxito con permetrina tópica, esteroides tópicos y antihistamínicos orales para la dermatitis atópica en una clínica diferente. Cuando acudieron a nuestra clínica, ambos fueron diagnosticados y tratados de sarna. En esta visita, el paciente reveló preocupaciones similares y posteriormente se sometió a un examen.
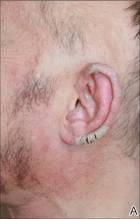
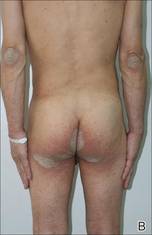
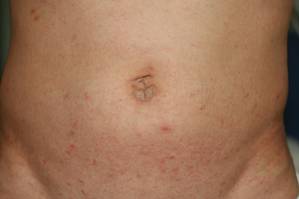
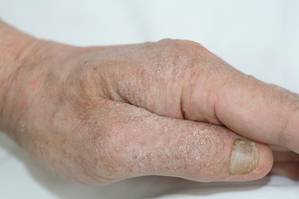
La exploración física reveló grandes placas eritematosas, hiperqueratósicas y escamosas en el pliegue glúteo, el um-bilicus, el glande del pene, el escroto, los codos bilaterales, las rodillas, los pezones y las orejas helicoidales (Figura 1). Numerosas pápulas eritematosas pequeñas y madrigueras grises onduladas de 1 a 10 mm de diámetro se distribuían principalmente alrededor de las muñecas, los tobillos, las extremidades proximales, la zona abdominal y el pubis (Figura 2), y los espacios interdigitales. En el cuero cabelludo se desarrollaron amplias manchas ovaladas de alopecia no cicatricial, y en la mucosa oral se observó glositis atrófica y queilitis angular, junto con un exudado blanco pseudomembranoso en el paladar. Las uñas del paciente también estaban engrosadas y descoloridas (Figura 3). En su historial médico destacaba el hipoparatiroidismo (42 años), la alopecia areata (15 años), la candidiasis oral y la queilitis angular (10 años), y el hipotiroidismo primario (1 año) que estaba siendo tratado con levotiroxina.
 |
 |
|
Figura 1. Grandes placas eritematosas, hiperqueratósicas y escamosas en las hélices de las orejas (A), el pliegue glúteo y los codos bilaterales (B) en un hombre de 48 años con sarna costrosa. |
|
 |
|
|
Figura 2. Numerosas pápulas eritematosas de pequeño tamaño y madrigueras onduladas, filiformes y grisáceas, de 1 a 10 mm, distribuidas en la zona abdominal y púbica. |
|
 |
|
| Figura 3. Uñas engrosadas y descoloridas en un hombre de 48 años con sarna costrosa. | |
 |
|
 |
|
|
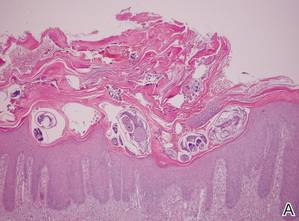
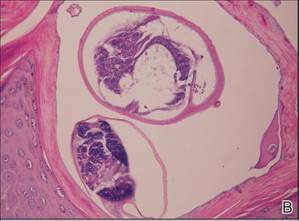
Figura 4. La epidermis psoriasiforme mostraba una hiperqueratosis masiva y madrigueras en la capa subcorneal que contenían un gran número de ácaros hembra y heces (A)(H&E, aumento original ×40). Se observaba un importante infiltrado linfohistiocítico con numerosos eosinófilos de forma difusa por toda la dermis, aunque de forma más destacada en la mitad superior. El examen a gran aumento demostró la presencia de ácaros en la madriguera (B)(H&E, aumento original ×400). |
|
Los estudios de laboratorio revelaron un hemograma normal con un nivel de eosinófilos del 0% (rango de referencia, 0,9%-6%). Los perfiles bioquímicos y hormonales eran compatibles con hipoparatiroidismo, con los siguientes niveles: calcio sérico, 7,6 mg/dL (rango de referencia, 8,4-10,2 mg/dL); fósforo, 5,1 mg/dL (rango de referencia, 2,4-4,4 mg/dL); y hormona paratiroidea, 5,23 pg/mL (rango de referencia, 15-65 pg/mL). El paciente dio negativo en las pruebas del virus de la inmunodeficiencia humana.
El examen dermatoscópico de las madrigueras grises en forma de hilo reveló unas estructuras triangulares distintivas de color marrón que se extrajeron con un bisturí fino. El examen microscópico del tejido reveló ácaros en movimiento, huevos y escibalos de color marrón rojizo.
Se tomó una biopsia de las placas blancas gruesas, escamosas y con costra en la zona glútea. La epidermis mostraba una hiperqueratosis masiva y madrigueras en la capa subcorneal que contenían un gran número de ácaros hembra y heces, mientras que el resto de la epidermis era sustancialmente psoriasiforme. Se observaba un importante infiltrado linfohistiocítico con numerosos eosinófilos en toda la dermis, aunque era más prominente en la mitad superior (figura 4). El paciente fue diagnosticado posteriormente de sarna con costra.
La sarna con costra se desarrolla típicamente en pacientes con una inmunidad de células T defectuosa o con una capacidad reducida para eliminar mecánicamente los ácaros. Debido a que nuestro paciente tenía un historial de candidiasis oral persistente, se inició una investigación adicional para la inmunosupresión. Un panel de inmunosupresión reveló niveles bajos de IgA (46 mg/dL ), un nivel absoluto bajo de CD8 (145 células/µL [rango de referencia, 300-1800 células/µL), y un ratio CD4:CD8 de 4,1. Los niveles séricos de IgG, IgM, IgE, complemento e inmunoelectroforesis estaban dentro del rango de referencia. La ecografía abdominal no presentaba ningún signo. Teniendo en cuenta los antecedentes del paciente de hipoparatiroidismo autoinmune, hipotiroidismo, candidiasis oral y alopecia areata, se le diagnosticó síndrome poliglandular autoinmune.
El paciente y su familia fueron tratados con éxito con una pomada de Wilkinson modificada (goudron végétal 12,5%; azufre 12,5% en petrolato) durante 3 días consecutivos. Al cabo de una semana, las placas escamosas habían desaparecido y las pápulas eritematosas se habían atenuado. El prurito se había resuelto y no aparecieron nuevas pápulas. Se volvió a aplicar el tratamiento una vez más la semana siguiente y se consiguió la curación completa. Hemos estado siguiendo a esta familia durante 12 meses y no se han producido recidivas.
Comentario
La sarna costrosa es una forma rara y altamente contagiosa de sarna que se caracteriza por una proliferación incontrolada de ácaros en la piel, una extensa descamación hiperqueratósica, lesiones costrosas y prurito variable.1 El estrato córneo se engrosa y forma costras verrugosas como reacción a la elevada carga de ácaros.2 La proliferación incontrolada de ácaros en la piel suele desarrollarse en pacientes con una respuesta defectuosa de las células T o una disminución de la sensibilidad cutánea y de la capacidad de desbridamiento mecánico de los ácaros.3 Debe investigarse a los pacientes para detectar una predisposición a la sarna con costras debido a una enfermedad subyacente. También se ha demostrado que la sarna con costras se desarrolla en nativos australianos con inmunidad normal, aunque la etiología de la mayor susceptibilidad en esta población de pacientes sigue sin estar clara. Algunos estudios han mostrado una asociación con el HLA-A11.4,5 También se ha planteado la hipótesis de que estos pacientes pueden tener una inmunodeficiencia específica que les predisponga a la hiperinfestación.6