Hemiarthroplastyka biodra
– Zobacz: Artroplastyka dwubiegunowa: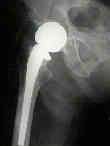
– Omówienie:
– wskazania: wskazana dla pacjentów z uszkodzeniem szyjki kości udowej, którzy spełniają następujące kryteria:
– zły ogólny stan zdrowia, który uniemożliwiłby przeprowadzenie drugiej operacji;
– patologiczne złamania biodra:
– choroba Parkinsona, hemiplegia, lub inna choroba neurologiczna;
– wiek fizjologiczny > 70 lat;
– ciężka osteoporoza z utratą pierwotnych trabekli w głowie kości udowej (patrz Sigh Index);
– nieadekwatna redukcja zamknięta;
– przemieszczone złamanie, które ma kilka dni;
– istniejąca wcześniej choroba biodra (DJD, RA, AVN);
– przeciwwskazania:
– wcześniejsza sepsa
– młody pacjent
– niepowodzenie urządzeń do stabilizacji wewnętrznej;
– wcześniejsza dz panewki;
– nawet przy prawidłowej przestrzeni chrzęstnej przed operacją, wielu pacjentów będzie miało objawy po 5 latach z powodu degradacji wywołanej przez metale;
– nauki podstawowe:
– Hemiarthroplastyka stawu biodrowego: An experimental validation using porcine acetabulum
– Fluid load support and contact mechanics of hemiarthroplasty in the natural hip joint.
– The response of articular cartilage to weight-bearing against metal. A study of hemiarthroplasty of the hip in the dog
– Effect of hip hemiarthroplasty on articular cartilage and bone in a canine model
– Acetabular involvement in osteonecrosis of the femoral head.
– Degeneration of Acetabular Articular Cartilage to Bipolar Hemiarthroplasty
– Pre Op Planning:
– checklist
– femoral head size:
– jeśli jest zbyt duża, dochodzi do kontaktu równikowego, co skutkuje ciasnym stawem z ograniczeniem ruchu i bólem;
– jeśli głowa jest zbyt mała, dochodzi do kontaktu biegunowego ze zwiększonym naprężeniem na zredukowanej powierzchni; prowadzi do erozji, nadprzyśrodkowej migracji protezy & ból;
– referencje:
– Hemiarthroplastyka biodra w przypadku złamania – Jaki jest odpowiedni rozmiar głowy kości udowej?
– Pomiar głowy kości udowej w hemiarthroplastyce: ocena błędu międzyobserwacyjnego przy użyciu 3 systemów pomiarowych.
– Zmiany zwyrodnieniowe w prawidłowych głowach kości udowych u osób starszych
– Pomiar średnicy panewki określa właściwy rozmiar głowy protezy w hemiarthroplastyce z powodu osteonekrozy głowy kości udowej.
– długość szyjki:
– jeśli szyjka jest zbyt długa, redukcja może być trudna, a nacisk na chrząstkę panewki zwiększony;
– protezy powinny być wstawiane tak, aby przywrócić odległość pomiędzy trochanterem większym a środkiem głowy kości udowej;
– alternatywnie, należy próbować przywrócić odległość pomiędzy trochanterem mniejszym a panewką;
– przywróci to długość mechanizmu przywodziciela, a tym samym pomoże zapobiec pooperacyjnej wiotkości;
– cementować czy nie cementować? (cementowany trzpień udowy i technika cementowania)
– argument za cementowaniem
– pacjenci z „rurą piecową” typu kości udowej (bez zwężającego się kanału rdzenia) są najlepszymi kandydatami do cementowanych trzpieni,
ponieważ u tych pacjentów będzie wyższe ryzyko złamania z trzpieniami typu press fit;
– ref: Cemented versus uncemented arthroplasty in patients with a displaced fracture of the femoral neck: a randomised controlled trial.
– ryzyko stosowania cementu w złamaniach biodra:
– głównym ryzykiem związanym z cementowaniem jest embolizacja metylo-metakrylanem (prowadząca do śmierci);
– najlepszym sposobem na uniknięcie emobizmu cementu jest dokładne przepłukanie kanału i dokładne wymieszanie cementu;
– piśmiennictwo:
– .
– Transesophageal echocardiography and clinical features of fat embolism during cemented total hip arthroplasty. A randomized study in patients with a femoral neck fracture.
– Prophylaxis against fat and bone-marrow embolism during total hip arthroplasty reduces the incidence of postoperative deep-vein thrombosis: a controlled, randomized clinical trial.
– Cardiac output during hemiarthroplasty of the hip. A prospective, controlled trial of cemented and uncemented prostheses.
– Lower reoperation rate for cemented hemiarthroplasty than for uncemented hemiarthroplasty and internal fixation following femoral neck fracture: 12- do 19-letnia obserwacja pacjentów w wieku 75 lat lub starszych.
– Cement wyłania się jako najbardziej przewidywalna opcja hemiarthroplastyki stawu biodrowego: komentarz do artykułu Frasera Taylora, BSc, MBChB, FRACS, et al: „Hemiarthroplastyka stawu biodrowego z cementem i bez cementu: randomizowane badanie kliniczne”.
– argument pro-press fit
– niektóre badania wskazują, że cementowane trzony są lepsze niż press fit, ale późniejsze są często niskiej jakości DRG trzony (nie
tytan plazmowy spray – patrz powłoka powierzchni) – stąd porównywanie jabłek do pomarańczy;
– zauważ również, że wiele z najlepszych trzpieni na rynku są obecnie w kształcie ostrza (które lepiej pasują do anatomii
typowego pacjenta z chorobą zwyrodnieniową stawów (gdzie jako pacjent złamania biodra będzie bardziej prawdopodobnie wymagają bardziej okrągłe „dopasować i
wypełnić” składnik (tj. nie należy wbić składnik trapezoidalny do okrągłego otworu);
– głównym ryzykiem press fit jest złamanie okołoprotezowe;
– jeśli trzpień press fit ma być użyty, rozważ użycie podejścia bocznego, ponieważ krucha kość osteoporotyczna wymaga, aby trzpień był umieszczony w rodzimym kącie nachylenia pacjenta (co może lub nie może zapewnić wystarczającą stabilność);
– referencje:
– Moore hemiarthroplasty with and without bone cement in femoral neck fractures: a clinical controlled trial.
– Treatment of femoral neck fractures with total hip replacement versus cemented and noncemented hemiarthroplasty.
– Hemiarthroplasty of the Hip with and without Cement: A Randomized Clinical Trial
– Is there a difference in perioperative mortality between cemented and uncemented implants in hip fracture surgery?
– Periprosthetic fractures around hip hemiarthroplasty performed for hip fracture.
– Śmiertelność okołooperacyjna po hemiartroplastyce z powodu złamania biodra: czy cement robi różnicę.
– Jaka technika hemiartroplastyki powinna być preferowana u pacjentów z klasą III wg American Society of Anesthesiologists (ASA) ze złamaniami szyjki kości udowej? Cementowana czy bezcementowa.
– Podejścia chirurgiczne:
– Podejście przednio-boczne do stawu biodrowego: (Watson Jones)
– trudne do wykonania z prostymi trzonami udowymi, szczególnie jeśli pacjent jest nawet lekko otyły;
– Podejście boczne:
– może być związane z utykaniem, chyba że dba się o zminimalizowanie rozcięcia kości śródręcza od trochantera;
– zaletą jest to, że praktycznie nie ma ryzyka, że złamanie szyjki kości udowej będzie nie do wykonania: jest to, że praktycznie nie ma ryzyka niestabilności tylnej, a zatem pacjenci nie potrzebują środków ostrożności dotyczących biodra;
– prawdopodobnie podejście z wyboru u pacjentów, którzy są otępiali lub mają zaburzenia neurologiczne;
– może być podejściem z wyboru, gdy trzon ma być dopasowany na wcisk, ponieważ krucha kość osteoporotyczna wymaga, aby trzon był
umieszczony w natywnej anteversion pacjentów (co może lub nie może zapewnić wystarczającą stabilność);
– Posterior Approach to the Hip Joint
– attempt to re-approximate hip capsule to reduce dislocation;
– note that w/ a displaced femoral neck fracture, the trochanter may be shifted slightly anteriorly, and therefore, consider making
incision slightly more posterior than usual;
– dalej, będzie łatwiejsze do przełamania kanału udowego przez mniejsze nacięcie, jeśli nacięcie jest zakrzywione bardziej do tyłu niż zwykle (w kierunku wcięcia kulszowego, a nie PSIS);
– ref: The Moore self locking Vitallium prosthesis in femoral neck frx: a new low posterior approach. AT Moore.
Instr Course Lectures 1959;16:309-321.
– Powikłania po Hemiarthroplastyce:
– śmiertelność:
– Kenzora et. al. 14% śmiertelność w ciągu pierwszego roku po złamaniu biodra vs 9% śmiertelność w normalnej populacji w podobnym wieku;
– śmiertelność po hemiarthroplastyce wynosi 10 do 40%;
– ref: Outcome after hemiarthroplasty for femoral neck fractures in the elderly
– fracture of the Femur: 4.5%
– prawie wszystkie złamania występują, gdy chirurg próbuje zmniejszyć protezę;
– większość jest bez przemieszczenia i obejmuje albo większy troch lub szyjkę;
– w / trzonu kości udowej frx rozważyć metakrylan mety w połączeniu z długim trzonem protezy;
– zwichnięcie:
– mniej niż 10%.
– częstsze przy zbyt dużym przodozgięciu lub retrowersji, kapuslektomii tylnej, &- nadmierne pooperacyjne zgięcie lub rotacja
w przywiedzionym biodrze;
– referencje:
– Botulinum Toxin as a Solution in Voluntary Hip Dislocation After Modular Unipolar Hemiarthroplasty
– post op: posocznica: 2% do 20%
– częstsza przy tylnym podejściu chirurgicznym;
– infekcje mogą być powierzchowne lub głębokie
– ref: Związek pomiędzy krwiakiem w złamaniach szyjki kości udowej a wczesną pooperacyjną infekcją stawu protetycznego.eśli obecne są objawy kliniczne i występuje obluzowanie lub migracja, należy rozważyć rewizję do THR;
– erozja występuje u aktywnych pacjentów z cementowaną protezą Thompsona;
– ból:
– bolesna hemiartroplastyka – konwersja do THR
– referencja:
– Capsular impingement as a source of pain following bipolar hip arthroplasty.
Kliniczne i rentgenowskie porównanie rozwierconej i nie rozwierconej panewki w hemiartroplastyce stawu biodrowego
Hemiartroplastyka Thompsona a erozja panewki.
Hemireplacement Arthroplasty with Unipolar vs Bipolar Prosthesis for Displaced Hip Fractures in Elderly
Clinical Results for Bipolar Hemiarthroplasty of the Hip in Patients Under 65 Years Old
Acetabular revision with a bipolar prosthesis.
Long-term results of bipolar hemiarthroplasty for osteoarthritis of the hip and idiopathic osteonecrosis of the femoral head
Rate of degeneration of human acetabular cartilage after hemiarthroplasty.
Total Hip Arthroplasty and Hemiarthroplasty in Mobile, Independent Patients with a Displaced Intracapsular Fracture of the Femoral Neck. A randomized, controlled trial
Bipolar Arthroplasty as a Treatment in Osteoarthritis of the Hip. Preliminary Report
Capsular impingement as a source of pain following bipolar hip arthroplasty.
Bipolar hemiarthroplasty in degenerative arthritis of the hip. 100 kolejnych przypadków.
Precision-fit surface hemiarthroplasty for femoral head osteonecrosis. Long-term results
Bipolar Hemiarthroplasty for Primary Osteoarthritis of the Hip: A Review of 41 Cases With 8 to 10 Years of Follow-Up
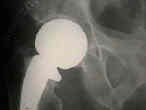
Precision-fit surface hemiarthroplasty for femoral head osteonecrosis.